 Sindroma ovarium polikistik ( Polycystic Ovari Syndrome – PCOS ) merupakan gangguan ginekologi utama yang memerlukan intervensi untuk mengatasi terjadinya gangguan haid, anovulasi kronik , dan memulihkan tingkat kesuburan. Banyak sekali kejadian yang merupakan bukti tentang adanya hubungan antara resistensi insulin dengan sindroma ovarium polikistik. Adanya resistensi insulin menyebabkan terjadinya penyakit makrovaskular jangka panjang berupa diabetes melitus tipe 2, hipertensi dan penyakit jantung aterosklerotik. Penyakit-penyakit tersebut dijumpai pula pada penderita Sindroma Ovarium Polikistik. Selain itu, pada penderita Sindroma Ovarium Polikistik ditemukan pula anovulasi kronis, hiperplasia dan karsinoma endometrium. Maksud tulisan ini adalah untuk meninjau perjalanan klinis sindroma sejak masa remaja sampai menopause serta memberikan saran mengenai jenis pemeriksaan diagnostik yang sederhana dan terapi yang efektif. Pengobatan terhadap PCOS harus diberikan secara individual, antara lain menyangkut pemberian hormon steroid, anti androgenik, obat untuk meningkatkan sensitivitas terhadap insulin dan pemicu ovulasi. Penurunan berat badan dengan jalan mengurangi konsumsi karbohidrat serta olah raga teratur adalah jenis intervensi yang amat penting oleh karena hanya dengan tindakan ini, siklus haid dapat menjadi teratur dan tingkat kesuburan menjadi pulih serta mencegah terjadinya masalah kesehatan jangka panjang berupa diabetes dan penyakit jantung.
Sindroma ovarium polikistik ( Polycystic Ovari Syndrome – PCOS ) merupakan gangguan ginekologi utama yang memerlukan intervensi untuk mengatasi terjadinya gangguan haid, anovulasi kronik , dan memulihkan tingkat kesuburan. Banyak sekali kejadian yang merupakan bukti tentang adanya hubungan antara resistensi insulin dengan sindroma ovarium polikistik. Adanya resistensi insulin menyebabkan terjadinya penyakit makrovaskular jangka panjang berupa diabetes melitus tipe 2, hipertensi dan penyakit jantung aterosklerotik. Penyakit-penyakit tersebut dijumpai pula pada penderita Sindroma Ovarium Polikistik. Selain itu, pada penderita Sindroma Ovarium Polikistik ditemukan pula anovulasi kronis, hiperplasia dan karsinoma endometrium. Maksud tulisan ini adalah untuk meninjau perjalanan klinis sindroma sejak masa remaja sampai menopause serta memberikan saran mengenai jenis pemeriksaan diagnostik yang sederhana dan terapi yang efektif. Pengobatan terhadap PCOS harus diberikan secara individual, antara lain menyangkut pemberian hormon steroid, anti androgenik, obat untuk meningkatkan sensitivitas terhadap insulin dan pemicu ovulasi. Penurunan berat badan dengan jalan mengurangi konsumsi karbohidrat serta olah raga teratur adalah jenis intervensi yang amat penting oleh karena hanya dengan tindakan ini, siklus haid dapat menjadi teratur dan tingkat kesuburan menjadi pulih serta mencegah terjadinya masalah kesehatan jangka panjang berupa diabetes dan penyakit jantung. Sindroma ovarium polikistik (PCOS-Polycystic Ovary Syndrome) adalah endokrinopatia utama yang terjadi pada wanita pada masa reproduksi dan diperkirakan mengenai lebih dari 10% populasi.
Pada tahun 1935, Stein dan Leventhal menggambaran adanya penderita amenorea dan infertil dan disertai dengan pembesaran ovarium berikut sejumlah kista kecil di dalamnya.
Pada awal 1980an, beberapa kasus seperti diatas diketahui memiliki kaitan dengan hiperinsulinemia dan gangguan toleransi glukosa.1,2 Pada awal 1990an, ditemukan adanya defek reseptor insulin pada penderita PCOS.3 Berkaitan dengan penemuan yang ada, perhatian terhadap PCOS sekarang di pusatkan pada masalah hiperandrogenisme, hiperinsulinemia, abnormalitas kadar lemak darah dan obesitas yang memberikan dampak yang lebih luas terhadap kesehatan.1,4,5 Dokter harus memiliki kemampuan untuk dapat menegakkan diagnosa PCOS secara dini dan membantu agar penderitanya terhindar dari berbagai masalah kesehatan jangka panjang sebagai konsekwensi medis lanjutan dari PCOS.
Etiologi
Etiologi PCOS tidak diketahui secara pasti, namun diperkirakan sangat dipengaruhi oleh genetik. Bila dalam satu keluarga terdapat penderita PCOS maka 50% wanita dalam keluarga tersebut akan menderita PCOS pula.6
Tanda awal PCOS umumnya terlihat setelah menarche. Remaja dengan periode haid sekitar 45 hari perlu mendapatkan pemeriksaan lanjutan untuk menyingkirkan kemungkinan PCOS. (Perlu diingat bahwa saat haid dan ovulasi pertama sulit sekali diramalkan. Persitiwa tersebut umumnya menjadi regular setelah 2 tahun pasca menarche). Pada beberapa penderita, gejala PCOS muncul setelah berat badan meningkat pesat.
Gejala dan keluhan PCOS disebabkan oleh adanya perubahan hormonal. Satu hormon merupakan pemicu bagi hormon lainnya. Hal ini akan menimbulkan lingkaran setan dari suatu gangguan keseimbangan hormonal dalam sistem endokrin. Gangguan tersebut antara lain adalah :
- Hormon ovarium. Bila kadar hormon pemicu ovulasi tidak normal maka ovarium tidak akan melepaskan sel telur setiap bulan. Pada beberapa penderita, dalam ovarium terbentuk kista-kista kecil yang menghasilkan androgen.
- Kadar androgen yang tinggi. Kadar androgen yang tinggi pada wanita menyebabkan timbulnya jerawat dan pola pertumbuhan rambut seperti pria serta terhentinya ovulasi.
- Kadar insulin dan gula darah yang meningkat. Sekitar 50% tubuh penderita PCOS bermasalah dalam penggunaan insulin yaitu mengalami resistensi insulin. Bila tubuh tidak dapat menggunakan insulin dengan baik maka kadar gula darah akan meningkat. Bila keadaan ini tidak segera diatasi, maka dapat terjadi diabetes kelak dikemudian hari.
Gejala PCOS cenderung terjadi secara bertahap. Awal perubahan hormon yang menyebabkan PCOS terjadi pada masa remaja setelah menarche. Gejala akan menjadi jelas setelah berat badan meningkat pesat.
Gejala yang diperlihatkan oleh penderita PCOS kadang-kadang tidak jelas dan tidak jarang penderita datang ke dokter bukan dengan keluhan PCOS.
Gejala PCOS awal:
- Jarang atau tidak pernah mendapat haid. Setiap tahun rata-rata hanya terjadi kurang dari 9 siklus haid ( siklus haid lebih dari 35 hari ).8 Beberapa penderita PCOS dapat mengalami haid setiap bulan namun tidak selalu mengalami ovulasi.
- Perdarahan haid tidak teratur atau berlebihan. Sekitar 30% penderita PCOS memperlihatkan gejala ini.9
- Rambut kepala rontok dan rambut tubuh tumbuh secara berlebihan. Kerontokan rambut dan pertumbuhan rambut berlebihan dimuka, dada, perut (hirsuitisme) disebabkan oleh kadar androgen yang tinggi.15
- Pertumbuhan jerawat. Pertumbuhan jerawat disebabkan pula oleh kadar androgen yang tinggi.
- Depresi. Perubahan hormon dapat menyebabkan gangguan emosi.
Gejala PCOS lanjut
- Berat badan meningkat atau obesitas terutama pada tubuh bagian atas (sekitar abdomen dan pinggang). Gejala ini disebabkan oleh kenaikan kadar hormon androgen.10
- Kerontokan rambut dengan pola pria atau penipisan rambut kepala (alopesia). Gejala ini disebabkan oleh kenaikan kadar hormon androgen.
- Abortus berulang. Penyebab hal ini tidak diketahui dengan jelas. Abortus mungkin berkaitan dengan tingginya kadar insulin, ovulasi yang terhambat atau masalah kualitas sel telur atau masalah implantasi pada dinding uterus.
- Sulit mendapatkan kehamilan (infertil) oleh karena tidak terjadi ovulasi.
- Hiperinsulinemia dan resistensi insulin yang menyebabkan obesitas tubuh bagian atas, perubahan kulit dibagian lengan, leher atau pelipatan paha dan daerah genital.
- Masalah gangguan pernafasan saat tidur (mendengkur). Keadaan ini berhubungan dengan obesitas dan resistensi insulin.
- Nyeri panggul kronis (nyeri perut bagian bawah dan panggul )
- Tekanan darah tinggi seringkali ditemukan pada penderita PCOS.
- Masalah gangguan haid
- Hirsuitisme
- Infertilitas
- Obesitas terutama pada tubuh bagian atas
Permasalahan dalam PCOS
Sindroma Ovarium Polikistik adalah kumpulan masalah kesehatan yang berkaitan erat dengan gangguan keseimbangan hormonal. Gejala umum PCOS adalah gangguan haid, abortus berulang, kerontokan rambut kepala, pertumbuhan rambut yang tidak normal, jerawat dan obesitas.
PCOS meningkatkan resiko terjadinya gangguan kesehatan yang lebih berat antara lain, hipertensi, penyakit jantung, diabetes, CVA, abnormalitas gambaran lemak darah, karsinoma endometrium.
Masalah reproduksi
Gangguan keseimbangan hormonal akibat PCOS menyebabkan terjadinya sejumlah permasalahan dalam kehamilan dan masalah kesehatan reproduksi lain :
- Infertilitas
- Abortus berulang
- Diabetes gestasional
- Hipertensi dalam kehamilan dan atau persalinan dengan segala akibatnya (pre eklampsia/eklampsia, bayi kecil masa kehamilan, persalinan preterm)
- Hiperplasia endometrium (lesi prakanker). Keadaan ini terjadi bila siklus haid tidak berlangsung secara teratur sehingga terjadi “penumpukan” endometrium. Penggunaan pil kontrasepsi diharapkan dapat menurunkan kejadian hiperplasia endometrium.
- Karsinoma endometrium. Resiko meningkat 3 kali lipat dibandingkan dengan yang bukan penderita PCOS.
Masalah insulin dan metabolisme gula
Insulin adalah hormon yang diperlukan oleh sel untuk mendapatkan energi dari glukosa. Namun kadang-kadang sel tidak menunjukkan respon yang memadai terhadap aktivitas insulin. Keadaan ini disebut sebagai resistensi insulin. Resistensi insulin menyebabkan kenaikan kadar gula darah dan diabetes.
Lebih dari 40% penderita PCOS menunjukkan adanya resistensi insulin, dan lebih dari 10% diantaranya akan menderita diabetes melitus tipe 2 saat berusia sekitar 40 tahun. Kadar insulin juga meningkat pada penderita resistensi insulin. Kadar insulin yang tinggi seperti ini dapat meningkatkan kadar hormon pria sehingga keluhan PCOS menjadi semakin parah.
Masalah kesehatan akibat resistensi insulin :
- Hipertensi
- Kadar trigliserida meningkat
- Kadar kolesterol HDL rendah
- Kadar gula darah meningkat
- Peningkatan timbunan lemak tubuh (terutama di bagian perut)
Diperkirakan bahwa tingginya kadar insulin pada penderita PCOS memperburuk masalah jantung dan pembuluh darah. Masalah tersebut antara lain :
- Artherosclerosis ( pengerasan arteri).
- Penyakit arteri koroner dan serangan jantung. Sejumlah penelitian memperlihatkan bahwa kemungkinan serangan jantung meningkat 7 kali lipat pada penderita PCOS.13
- Hipertensi.
- Hiperkolesterolemia.
- Stroke.
Masalah gangguan pernafasan saat tidur ( mendengkur)
“Obstructive Sleep Apnea” berkaitan erat dengan obesitas dan resistensi insulin. 8
Faktor Resiko PCOS
Faktor resiko utama terjadinya PCOS adalah riwayat PCOS dalam keluarga. Diperkirakan terdapat kombinasi genetik dalam kejadian PCOS.8 Bila dalam satu keluarga terdapat penderita PCOS maka kemungkinan terjadinya PCOS adalah 50%. PCOS dapat diturunkan dari pihak bapak atau ibu kepada anaknya.Kewaspadaan Terhadap PCOS
Riwayat keluarga dengan Diabetes diperkirakan juga akan meningkatkan resiko terjadinya PCOS oleh karena ada hubungan yang sangat kuat antara kejadian diabetes dan PCOS. Saat sekarang sedang dilakukan penelitian kearah ini.
Penggunaan obat anti kejang tertentu juga diperkirakan akan meningkatkan resiko terjadinya PCOS.6
PCOS adalah keadaan yang bersifat kronis. Gejala atau keluhan cenderung untuk terjadi secara bertahap. Tidak jarang bahwa gejala PCOS di salah artikan dengan masalah medis yang lain.Seorang wanita remaja diharapkan pergi ke dokter bila :
PCOS menyebabkan munculnya gejala atau keluhan yang sangat bervariasi sehingga sulit buat penderita untuk menentukan saat kapan dia harus pergi ke dokter. Harus diingat bahwa diagnosis dan terapi dini pada kasus PCOS akan dapat mencegah terjadinya masalah kesehatan yang lebih berat, seperti misalnya diabetes dan penyakit jantung kelak di kemudian hari. Seseorang harus pergi ke dokter bila mengalami gejala-gejala yang mencurigakan PCOS.
- Sampai usia 14 tahun masih belum mendapatkan haid dan terjadi pertumbuhan rambut di dada, punggung atau muka (hirsuitisme)
- Sampai usia 15 tahun belum mendapatkan haid atau 2 tahun setelah tumbuhnya payudara dan rambut pubis.
- Memperoleh haid kurang dari 8 kali dalam waktu 1 tahun dan sudah memperoleh haid selama 2 tahun.
- Jerawat yang berlebihan ; rambut kepala rontok ; pertumbuhan rambut berlebihan di dada, punggung atau muka.
- Siklus haid kurang dari 21 hari atau lebih dari 45 hari secara terus menerus
- Terdapat gejala diabetes, seperti mudah haus dan buang air kecil (khususnya malam hari), rasa lapar meningkat, penurunan berat badan secara mendadak, pandangan kabur atau gangguan sensorik pada telapak tangan atau kaki.
- Tumbuh jerawat berlebihan, kulit berminyak, acrochordon pada daerah leher, acanthosis nigricans pada lipatan kulit di leher, lipat paha atau sisi dalam lengan.
Seorang wanita pada masa reproduksi ( 20 – 40 tahun) diharapkan pergi ke dokter bila :
- Siklus haid secara terus menerus kurang dari 21 hari atau lebih dari 35 hari.
- Siklus haid teratur namun terjadi kesulitan hamil setelah berusaha selama satu tahun.
- Perdarahan pervagina berlangsung lebih dari 8 hari, bergumpal atau terjadi bercak perdarahan berlebihan.
- Nyeri panggul berlangsung lebih dari 4 minggu.
- Pertumbuhan rambut berlebihan pada daerah dada, punggung atau muka.
- Terdapat gejala diabetes, seperti mudah haus dan buang air kecil (khususnya malam hari), rasa lapar meningkat, penurunan berat badan secara mendadak, pandangan kabur atau gangguan sensorik pada telapak tangan atau kaki.
- Tumbuh jerawat berlebihan, kulit berminyak, acrochordon pada daerah leher, acanthosis nigricans pada lipatan kulit di leher, lipat paha atau sisi dalam lengan.
- Depresi atau gangguan emosi.
- Kenaikan berat badan bagian atas dimana lemak abdomen lebih banyak dibandingkan lemak pinggul atau dikenal dengan obesitas android yang berkaitan dengan peningkatan kadar hormon seksual pria (testosteron).
Pemeriksaan Diagnostik
Untuk menegakkan diagnosa PCOS diperlukan sejumlah pemeriksaan antara lain anamnesa yang cermat, pemeriksaan fisik dan pemeriksaan laboratorium serta pemeriksaan ultrasonografi.Anamnesa:
- Riwayat medis mengenai keluhan yang dirasakan penderita.
- Pertanyaan mengenai perubahan berat badan, perubahan kulit, rambut dan siklus haid.
- Pertanyaan mengenai masalah kesuburan.
- Pertanyaan mengenai riwayat keluarga yang menderita PCOS atau diabetes.
- Pemeriksaan kesehatan secara umum termasuk tekanan darah, berat dan tinggi badan (menentukan BMI-Body Mass Index).
- Pemeriksaan tiroid, kulit, rambut, payudara.
- Pemeriksaan bimanual untuk melihat kemungkinan adanya pembesaran ovarium.
- β-hCG untuk menyingkirkan kemungkinan kehamilan.
- Testosteron dan androgen. Kadar tinggi dari Androgen akan menghambat terjadinya ovulasi dan menyebabkan jerawat, pertumbuhan rambut secara berlebihan dan kerontokan rambut kepala.
- Prolaktin yang mempengaruhi siklus haid dan fertilitas
- Kolesterol dan trigliserida
- Pemeriksaan untuk fungsi ginjal dan hepar dan pemeriksaan gula darah
- Pemeriksaan TSH (Thyroid Stimulating Hormon) untuk menentukan aktivitas tiroid
- Pemeriksaan hormon adrenal, DHEA-S (Dehiydroepiandrosteron Sulfat) atau 17-hydroxyprogesteron. Gangguan kelenjar adrenal dapat menimbulkan gejala seperti PCOS.
- Pemeriksaan OGTT- oral glucosa tolerance test dan kadar insulin untuk menentukan adanya resistensi insulin.
Pemeriksaan ulttrasonografi pelvis dapat menemukan adanya pembesaran satu atau kedua ovarium. Namun yang perlu diingat bahwa pada PCOS tidak selalu terjadi pembesaran ovarium sehingga diagnosa PCOS dapat diduga tanpa harus melakukan pemeriksaan ultrasonografi terlebih dulu.
TERAPI
Sindroma ovarium polikistik adalah sekelompok masalah gangguan kesehatan akibat gangguan keseimbangan hormonal. Seringkali PCOS menyebabkan gangguan pada pola haid dan menimbulkan kesulitan untuk mendapatkan kehamilan.
Olahraga secara teratur, konsumsi makanan sehat, serta menghentikan kebiasaan merokok dan mengendalikan berat badan merupakan kunci utama pengobatan PCOS. Alternatif pengobatan lainnya adalah dengan menggunakan obat untuk menyeimbangkan hormon.
Tidak terdapat pengobatan definitif untuk PCOS, namun pengendalian penyakit dapat menurunkan resiko infertilitas, abortus, diabetes, penyakit jantung dan karsinoma uterus.
Terapi awal
Langkah pertama dalam penatalaksanaan PCOS adalah melakukan olahraga secara teratur, mengkonsumsi makanan sehat dan menghentikan kebiasaan merokok. Ini merupakan pilihan utama terapi dan bukan sekedar menghasilkan perubahan gaya hidup. Terapi tambahan tergantung pada keluhan penderita dan apakah dokter merencanakan agar penderita dapat memperoleh kehamilan.
- Menurunkan berat badan sudah sangat membantu dalam menjaga keseimbangan hormonal sehingga siklus haid menjadi teratur dan terjadi ovulasi. Olah raga teratur dan melakukan diet untuk menurunkan berat badan merupakan langkah utama dan sangat penting bagi penderita bila menghendaki kehamilan.
- Menghentikan kebiasaan merokok. Perlu diketahui bahwa merokok dapat meningkatkan kadar androgen.6 Selain itu kebiasaan merokok akan meningkatkan resiko terjadinya penyakit jantung.
- Bila penderita menghendaki kehamilan dan penurunan berat badan saja tidak dapat memperbaiki fertilitas, maka diperlukan pemberian obat untuk menurunkan insulin. Dengan menurunkan berat badan, kesempatan untuk ovulasi dan kehamilan meningkat. Terapi dengan pemicu ovulasi dapat pula menyebabkan terjadi ovulasi.7
- Bila penderita menghendaki kehamilan, dokter dapat pula menggunakan terapi hormonal untuk membantu pengendalian hormon ovarium. Untuk memperbaiki masalah siklus haid, terapi dengan pil kontrasepsi oral dapat mencegah agar lapisan endometrium tidak terlalu lama menebal. Hal ini dapat mencegah terjadinya karsinoma endometrium. Terapi hormonal juga dapat mengatasi pertumbuhan rambut berlebihan dan jerawat.8 Terapi hormon dapat berupa pil kontrasepsi oral, patches atau cincin vagina. Kadang-kadang digunakan pula obat penurun androgen (spironolakton = aldactone) yang biasa diberikan bersama dengan pil kontrasepsi oral kombinasi estrogen-progestin. Terapi kombinasi ini diperlukan untuk mengatasi kerontokan, jerawat dan pertumbuhan rambut berlebihan.8
Terapi tambahan untuk mengatasi masalah rambut dan kulit :
Terapi lain untuk PCOS antara lain :
- Menghilangkan rambut dengan sinar laser, elektrolisis, waxing, tweezing atau kimiawi.
- Mengatasi masalah pada kulit. Obat jerawat topikal atau per oral dapat diperoleh secara bebas. Pengangkatan “skin tag” tidak perlu dilakukan kecuali bila menyebabkan iritasi.
Terapi Mandiri :
Terapi mandiri dapat membantu penderita dalam mengatasi gejala dan keluhan yang ada serta mengelola hidup secara sehat.
Pengendalian dan penurunan berat badan dapat menurunkan resiko terjadinya diabetes, hipertensi dan hiperkolesterolemia.9 Penurunan berat badan yang tidak terlalu drastis dapat mengatasi kadar androgen dan kadar insulin serta infertiliti. Penurunan berat badan sebesar 5 – 7% dalam waktu 6 bulan sudah dapat menurunkan kadar androgen sedemikian rupa sehingga ovulasi dan fertilitas menjadi pulih pada 75% kasus PCOS.10
- Penurunan berat badan. Memperoleh berat badan yang ideal akan memperbaiki kesehatan penderita dan dapat mengatasi masalah kesehatan jangka panjang. Meningkatkan aktivitas dan makan makanan sehat merupakan kunci pengendalian berat badan.
- Olah raga. Penderita diharap untuk menjadikan olah raga teratur sebagai bagian penting dalam kehidupannya. Berjalan kaki merupakan aktivitas yang paling baik dan sederhana yang dapat dengan mudah dikerjakan.
- Makanan sehat dan gizi seimbang yang terdiri dari kombinasi buah dan sayuran, produk makanan kecil berkalori rendah yang dapat memuaskan nafsu makan dan menngatasi kebiasaan makan kecil.
- Pertahankan berat badan yang sehat.
- Hentikan kebiasaan merokok.
TERAPI MEDIKAMENTOSA
- Pil kontrasepsi kombinasi estrogen dan progestin digunakan pada penderita dengan haid tidak teratur atau amenorea. Terapi ini membantu mengatasi jerawat, pertumbuhan rambut berlebihan dan kerontokan rambut. Progestin diperlukan agar terjadi pertumbuhan dan pengelupasan endometrium secara teratur seperti yang terjadi pada haid. Pengelupasan endometrium yang terjadi setiap bulan dapat mencegah karsinoma uterus. Pil kontrasepsi YASMIN merupakan pil yang ideal untuk kasus PCOS17 oleh karena mengandung progestin yang disebut drospirenon yang memiliki sifat anti androgen.8
- Progestin sintetis. Bila penderita tidak dapat menggunakan hormon estrogen maka penggunaan progestin yang dapat digunakan adalah yang tidak meningkatkan kadar androgen dan baik untuk penderita PCOS yaitu : norgestimate, desogestrel dan drospirenon.8 Efek samping yang mungkin terjadi : nyeri kepala, retensi air dan perubahan emosi.
- Catatan : Sejumlah progestin menyebabkan peningkatan kadar androgen. Terdapat 3 jenis progestin yang tidak meningkatkan kadar adrogen dan sangat baik bila digunakan pada kasus PCOS.
- Diuretik. Spironolaktone yang dapat menurunkan androgen (Aladactone) diberikan bersama dengan pil kontrasepsi kombinasi. Terapi ini dapat mengatasi kerontokan rambut, pdertumbuhan jerawat dan rambut abnormal (hirsuitisme)
- Metformin (Glucophage). Obat diabetes ini digunakan untuk mengendalikan insulin, gula darah dan androgen. Obat ini menurunkan resiko diabetes dan penyakit jantung serta memulihkan siklus haid dan fertilitas.8
- Catatan : Metformin nampaknya sangat bermanfaat untuk mengatasi gejala yang terjadi pada PCOS. Metformin dapat memperbaiki derajat fertilitas, menurunkan kejadian abortus, dan diabetes gestasional serta mencegah terjadinya masalah kesehatan jangka panjang.8 Penggunaan metformin pada masa kehamilan masih merupakan kontroversi meskipun resiko nampaknya sangat kecil. Metformin oleh FDA dimaksudkan untuk mengatasi diabetes sehingga penggunaannya pada kasus PCOS harus dibahas secara rinci.
- Klomifen sitrat dan injeksi gonadotropin (LH dan FSH). Klomifen sitrat dapat diberikan bersama dengan metformin bila metformin dapat memicu terjadinya ovulasi. Kombinasi kedua jenis obat ini akan memperbaiki kerja dari klomifen sitrat.16
- Eflomithine (Vaniqa) adalah krim yang dapat menghambat pertumbuhan rambut dan hanya bisa diperoleh dengan resep dokter.
TERAPI PEMBEDAHAN
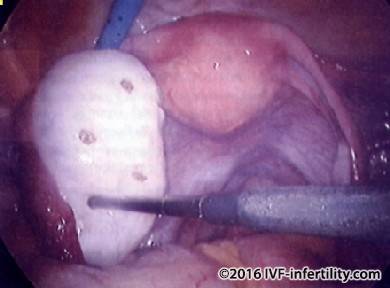
Terapi pembedahan kadang-kadang dilakukan pada kasus infertilitas akibat PCOS yang tidak segera mengalami ovulasi setelah pemberian terapi medikamentosa. Melalui pembedahan, fungsi ovarium di pulihkan dengan mengangkat sejumlah kista kecil.
Alternatif tindakan :
- “Wedge Resection” , mengangkat sebagian ovarium. Tindakan ini dilakukan untuk membantu agar siklus haid menjadi teratur dan ovulasi berlangsung secara normal. Tindakan ini sudah jarang dikerjakan oleh karena memiliki potensi merusak ovarium dan menimbulkan jaringan parut.
- “Laparoscopic ovarian drilling” , merupakan tindakan pembedahan untuk memicu terjadinya ovulasi pada penderita PCOS yang tidak segera mengalami ovulasi setelah menurunkan berat badan dan memperoleh obat-obat pemicu ovulasi. Pada tindakan ini dilakukan eletrokauter atau laser untuk merusak sebagian ovarium. Beberapa hasil penelitian memperlihatkan bahwa dengan tindakan ini dilaporkan angka ovulasi sebesar 80% dan angka kehamilan sebesar 50%.11 Wanita yang lebih muda dan dengan BMI dalam batas normal akan lebih memperoleh manfaat melalui tindakan ini.
- Ehrmann DA. Obesity and glucosa intolerance in androgen excess. In Azziz R Nestler JE Dewailly D eds. Androgen excess disorder in women. Philadelphia Lippincott-Raven. 1997:705-12
- Dunaif A, Hoffman AR, Scully RE, Flier JS, Longcope C, Levi LJ.et al. Clinical biochemical, and ovarian morphologic features in women with acanthosis nigricans and masculinization. Obstet Gynecol 1985:66, 542-52
- Dunaif A, Xia J, Book CB, Schenker E, Tang Z. Excessive insulin receptor serine phosphorylation in cultured fibroblasts and in skeletal muscle. A potential mechanism for insulin resistance in the polycystic ovary syndrome. J clin inves 1995 ; 96 801-10
- Vollenhoven B, Clark S, Kovacs G, Burger H, Healy D. Prevalence of gestational diabetes melitus in polycystic ovarian syndrome (PCOS) patients pregnant after ovulation induction with gonadotrophins Aust NZJ Obstet Gynecol 2000, 40 54-3
- Talbott E, Clerici A, Berga SL, Kuller L, Guzick D, Detre K, et al Adverse lipid and coronary heart disease risk profiles in young women with polycystic ovary syndrome. Results of case-control study. J Clin Epidemiol 1998;51 415-22
- Barbieri RL (2007). Polycystic ovary syndrome. In DC Dale, DD Federman, eds., ACP Medicine, section 16, chap. 5. New York: WebMD.
- Speroff L, Fritz MA (2005). Recurrent early pregnancy loss. In Clinical Gynecologic Endocrinology and Infertility, 7th ed., pp. 1069–1101. Philadelphia: Lippincott Williams and Wilkins.
- Ehrmann DA (2005). Polycystic ovary syndrome. New England Journal of Medicine, 352(12): 1223–1236.
- Speroff L, Fritz MA (2005). Anovulation and the polycystic ovary. Clinical Gynecologic Endocrinology and Infertility, 7th ed., pp. 465–498. Lippincott Williams and Wilkins.
- Huang I, et al. (2007). Endocrine disorders. In JS Berek, ed., Berek and Novak's Gynecology, 14th ed., pp. 1069–1135. Philadelphia: Lippincott Williams and Wilkins.
- Elsenbruch S, et al. (2003). Quality of life, psychological well-being, and sexual satisfaction in women with polycystic ovary syndrome. Journal of Clinical Endocrinology and Metabolism, 88(12): 5801–5807.
- Hunter MH, Sterrett JJ (2000). Polycystic ovary syndrome: It's not just infertility. American Family Physician, 62(5): 1079–1088.
- Lobo RA, Carmina E (2000). The importance of diagnosing the polycystic ovary syndrome. Annals of Internal Medicine, 132(12): 989–993.
- American Association of Clinical Endocrinologists (2005). Position statement on metabolic and cardiovascular consequences of polycystic ovary syndrome. Endocrine Practice: 11(2): 126–134.
- Haas DA, et al. (2003). Effects of metformin on body mass index, menstrual cyclicity, and ovulation induction in women with polycystic ovary syndrome. Fertility and Sterility, 79(3): 469–481.
- American College of Obstetricians and Gynecologists (2002, reaffirmed 2006). Management of infertility caused by ovulatory dysfunction. ACOG Practice Bulletin No. 34. Obstetrics and Gynecology, 99(2): 347–358.
- Hatcher RA, et al. (2004). Combined (estrogen and progestin) contraceptives. In A Pocket Guide to Managing Contraception, pp. 97–119. Tiger, GA: Bridging the Gap Foundation.
- Stegmann BJ, et al. (2003). Characteristics predictive of response to ovarian diathermy in women with polycystic ovarian syndrome. American Journal of Obstetrics and Gynecology, 188(5): 1171–1173.













![clip_image002[5] clip_image002[5]](https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEh9fNJKItbBSnFEGHyREccbvm_7GjrhKHc1xapmBANRFgDsP5M8eoR9yGcClZ8dc6mvJj9izZCJGjaw-NkeU_7slo0VgLaeerLHvsupZ6TpkD-OFQCFyyHzelM76DJ_JBwLlbaRqu_Natsf/?imgmax=800)
![clip_image002[7] clip_image002[7]](https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEgcsniVB_lp5uMDX7h7smdbVF1TFkzAsTSzNvkJ-n4Q64kfiON5n8bvaj4vWU4aAmYDM27lM-_-1E8cgHIEj5B0xjKfH37ynQa12Qzjif-MwiIOnzR-CAJEN_dE69KzHeAbjx9yhN_oKmu-/?imgmax=800)
![clip_image002[1] clip_image002[1]](https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEh0PjDxhCmSE6YSN0eznZDg-0zULS1mU9upKWLSOOxn8mlXA7x8vO0tfkq7Pk1fKM16aOmgQ4nJWMUWztij4zqOy4TS4Ly0mHh4RY2orarPqMhycrRoLpvQlpq6L-A49ugKo7DvMHmYl0eQ/?imgmax=800)
![clip_image002[3] clip_image002[3]](https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEjxoTRZ-K7XT0lJBGfUbdYxPN2WurpzNldyjusSHH-GCowbmItWqKj7pvkyvCe-2DwAGD73UYJkmsMwgEX0Jct05JR_8j2AKK8TVfeh6sJXO0hsZqXne4ab_h2UNB9i-sExVvucNQCl6Y13/?imgmax=800)
![clip_image002[5] clip_image002[5]](https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEiJ_YmaVZ_5scKQ6ikP5cAuK-BlqGmZ5gZANDB2RPKUdw7mm0s2q8NW2-UnmQfktWWiYDUOOyU2_YjW7j5xwH7UMom2hYHOPvPXScxOaXxDQnHaHzCfwT6sz-l-095oL0xTPku_G6By3_C2/?imgmax=800)
![clip_image002[7] clip_image002[7]](https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEgq1Yq0dR0_Wk7W4w2AF_eFCPI3jaHgXchd7dbknizK2Jq4aDC15Rknlv0LKkf4SV_vGENdUcRMC7GkG1eQEGl_qdZ2tzqS_Xqjp8xU1jkMr5NIgwVmuC4y3rHxCOki1wdda1l9iel4_yrR/?imgmax=800)
![clip_image002[13] clip_image002[13]](https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEjIM7OYMyw-_Wsf8W0Tdw1nN1IcUrlsdTx2IhkyhFJRKDUR4FK3SLY0ZUIwTyxbEOdUoMeSjnzpssmhSswDYILnFYXfUtGlwfgOLckP31gMgxZVKbuLgQC36zuBKj6lC6U648LX_gILoyJP/?imgmax=800)
![clip_image002[15] clip_image002[15]](https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEjlfgZll3itpS9xxyBByucJoVw_EJvqPCyCOqq05xi0Lr0yQTabqGyq08ulrF39QZE5qravrKlepG34khhq1ogCMiz9-Uq1LAaHBU-wW64UvxYdDyJHGJtXr6QmtOX57Bg8im5s2VOXtIt5/?imgmax=800)
![clip_image002[17] clip_image002[17]](https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEigZa-Zy4h8swLEZXFacbVFkwPl-NE4V7-qU-8jWdL1reZG411wXGjTbVtmQJTEsniSoK01US4JosGQqOdU053R9n7wJg3Yp2Boaa4X_xfYV_RbcpxraZlUdygFt3e4VS5w1lWN5cxWrM6x/?imgmax=800)

![clip_image002[4] clip_image002[4]](https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEhfEnqiLPvj3RReJiMToLTtJObckWnSYVDajTSInneuZA7cxfl7v2HnaEq6QqJMDDv-chRJd4MU8Gbiaw-I1DRoVI6T5ddW55qgr6sTzZwtR6d1HJS2lHEYAv3Sb7LOWlxSH1ljguJLdK1_/?imgmax=800)
![clip_image002[6] clip_image002[6]](https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEg38mlS77ODQgKMvwM-sEBY-R6l3OUQflDQ4Y2gPeoVXotQiGzkfIdButH6Db4EUQDk77HInEQ7YbH0zCcoj08DOQ56kCWaTPbY_Aq-vzKaiRZE9ZuHNM93SBvthGmNWEJz28xfhpSY9x-x/?imgmax=800)
![clip_image002[8] clip_image002[8]](https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEiVyvCGQcJrqXCbK6tLDtN4nMagRO5DRzJKW2DEWo7HXTJRyz6TkmFlFyiy57W5bbyXQrn5Zq0-Jr-7FUNn2UPBVWBDVWfjmdaFY8I1cQtio183vtcO0TZnTb_oIVoR6Z_tn9BtV8QPqnYP/?imgmax=800)
![clip_image002[19] clip_image002[19]](https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEjr9jj9pxZrbumqueXN8fjpWvHjdmSDK-XLlGb60EMYkAwc0WRJEv2_Wj8CWzHv4gn7Sij6Z2OEoeLprV1p0odIWAyT2JEpatAkjQcAKpN1h9RzlemK_u8u3LWm6xjP-ChxC1bJttwCOPzA/?imgmax=800)
![clip_image002[21] clip_image002[21]](https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEi8mpGc9tqfhcCnofT7zAGal2eu5k7iWfDZQLfy6BILy5s2iXUzT6_KKV7Niz4orGGjH3HVrAci4pK4M8ZCX9BXrr6981HPrv-xRnhE0xmo1dY02aYffkVgd9eNx5TzuMWzbhsWSsoKZxfL/?imgmax=800)
![clip_image002[23] clip_image002[23]](https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEgYLu2GdSXDNT_belxDgS66A6rMBToAOB8Gf-NfaLRBu4w_SHOS-16x14uKzcNwy5hyRWFpQ6al4mH9xyuZTGCk01ReGvxVMX-wVM3Y0k93HHFoqDjl-cNfZgHRbqL561LwfiojgezOPnw6/?imgmax=800)

![clip_image001[4] clip_image001[4]](https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEgVlXwT7qVsSQrN9PmrInYwulS1zdLz9HlnR4hoJwZwCtULTE97WuaHeExLpZVOlguyfnxfzSrOzBxnU-l9fFw__cCfWafDb38nLEVQ5Ml0GMVmxAPdCpz-y-6VQ4_JGOtn0qtXZgwY2aIS/?imgmax=800)

![clip_image002[25] clip_image002[25]](https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEjFJs51Ub_TU7CVuTOxvOsDcV6MQ5ZGlArbVQT2WlZkBpu4Y2RlPOQHKJKQFQHxXibMwjuUl-scsrzpNxtJsIhlD8tc8x7xgZXrR8wbHaz4sP6RX-reZilf4Bmq5CyA5jDS-m5hRAzdfZnP/?imgmax=800)
![clip_image002[27] clip_image002[27]](https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEjrqYyHL5O5iPr5wR8YaNWit5MQ8MebaMaHBWir_yjHZITOridEDIrey7Z7qKdOHczEmqp1D5iwQo08lELiw86LRGFpDzhWavarHRQL_Wzm-oy99-EthqWc1ttkp_aKJY2Xwj82ttjkvD6Z/?imgmax=800)