PENDAHULUAN
DISPROPORSI SEPALOPELVIK
Ganguan keseimbangan kepala janin dan panggul
- CPD absolut : perbedaan antara kepala janin dengan panggul ibu sedemikian rupa sehingga menghalangi terjadinya persalinan per vaginam dalam kondisi optimal sekalipun
- CPD relatif : jika akibat kelainan letak, kelainan posisi atau kelainan defleksi sedemikian rupa sehingga menghalangi persalinan per vaginam.
Kurangnya diameter panggul dapat menyebabkan
distosia.
Kesempitan panggul dapat terjadi pada :
pintu atas panggul, bidang tengah panggul pintu bawah panggul atau kombinasi diantaranya.
KESEMPITAN PINTU ATAS PANGGUL – PAP
Pintu atas panggul dinyatakan sempit bila ukuran
- Ø antero-posterior terpendek < 10 cm
- Ø tranversal terbesar < 12 cm
Perkiraan
Ø AP – PAP dilakukan dengan mengukur Conjugata Diagonalis secara manual (VT) dan kemudian dikurangi 1.5 cm ; kesempitan PAP ditegakkan bila ukuran
CD < 11.5 cm.

Mengukur Conjugata Diagonalis
Pada kehamilan aterm, ukuran rata-rata
Ø biparietal - BPD 9.5 – 9.8 cm. Sehingga kepala janin yang normal tidak mungkin dapat melewati panggul bila
Ø AP – PAP
< 10 cm.
Perlu diingat bahwa ibu yang bertubuh kecil, biasanya memiliki panggul yang kecil namun anak dalam kandungan ibu yang dimaksud biasanya juga kecil.
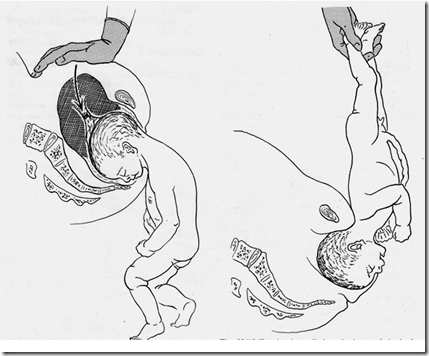
Dalam keadaan normal, bila ketuban masih utuh dilatasi servik dibantu pula dengan tekanan hidrostatik pada selaput ketuban atau bila sudah pecah, dilatasi servik terjadi akibat tekanan langsung bagian terendah janin terhadap servik serta penebalan fundus uteri dan penipisan segmen bawah rahim..
Pada kasus kesempitan panggul dimana kepala janin masih berada diatas PAP, semua tekanan hidrostatik disalurkan pada bagian selaput ketuban yang berada diatas ostium uteri internum sehingga sering terjadi peristiwa
Ketuban Pecah Dini-KPD pada kasus kesempitan PAP.
Setelah ketuban pecah, tidak adanya tekanan hidrostatik pada selaput ketuban pada daerah servik dan Segmen Bawah Rahim menyebabkan kontraksi uterus menjadi tidak efektif bagi jalannya persalinan normal.
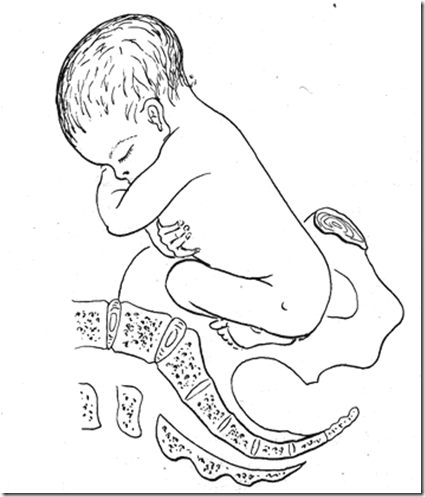
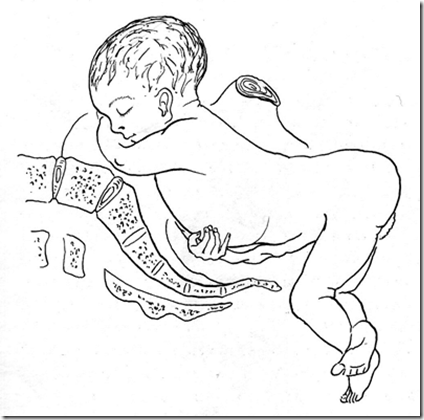
Kesempitan PAP merupakan predisposisi terjadinya
kelainan presentasi.
Pada wanita dengan kesempitan panggul, angka kejadian
letak muka dan
letak lintang meningkat 3 kali lipat dan angka kejadian
prolapsus talipusat meningkat 5 – 6 kali lipat.
KESEMPITAN BIDANG TENGAH PANGGUL – BTP
Kejadian ini lebih sering terjadi dibandingkan kesempitan PAP
Kejadian ini sering menyebabkan kejadian
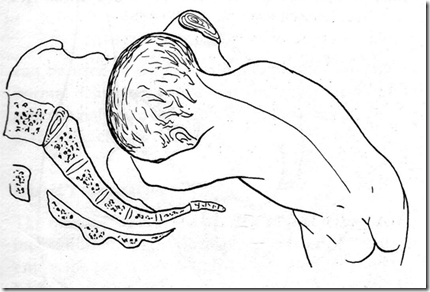
“deep tranverse arrest” pada perjalanan persalinan dengan posisio occipitalis posterior, sebuah gangguan putar paksi dalam akibat kesempitan BTP.
Bidang obstetrik BTP terbentang dari tepi bawah simfisis pubis melalui spina ischiadica dan mencapai sacrum didekat pertemuan antara vertebra sacralis 4 – 5.
Garis penghubung kedua spina ischiadica membagi BTP menjadi bagian anterior dan bagian posterior.
Batas anterior bagian anterior BTP adalah tepi bawah Simfisis Pubis dan batas lateralnya adalah rami ischiopubic.
Batas dorsal bagian posterior BTP adalah sacrum dan batas lateralnya adalah ligamentum sacrospinosum.
Ukuran rata-rata BTP:
- Ø tranversal (interspinous) = 10.5 cm
- Ø AP (tepi bawah SP sampai pertemuan S4 – S5) = 11.5 cm
- Ø Sagitalis Posterior - DSP (titik pertengahan Ø interspinous dengan pertemuan S4 – S5) = 5 cm
Kesempitan BTP tidak dapat dinyatakan secara tegas seperti kesempitan PAP
BTP diperkirakan mengalami kesempitan bila penjumlahan dari
Ø Interspinous + DSP ( normal 10.5cm + 5cm = 15.5 cm) <13.5 cm.
Dengan demikian maka BTP
diduga mengalami penyempitan bila
Ø interspinous < 10 cm dan bila < 8 cm, dinyatakan bahwa
pasti terdapat kesempitan pada BTP.
Dugaan adanya kesempitan BTP adalah bila pada pemeriksaan panggul teraba adanya
penonjolan spina ischiadica yang menyolok.
KESEMPITAN PINTU BAWAH PANGGUL – PBP
Terjadi kesempitan pada PBP bila
Ø intertuberosa
< 8 cm.
PBP berbentuk
dua buah segitiga yang memiliki satu sisi bersama (berupa distansia intertuberous) dan tidak terletak pada bidang yang sama.
- Apex segitiga anterior permukaan posterior arcus pubis.
- Apex segitiga posterior ujung vertebra sacralis terakhir ( bukan ujung coccyx).
Berkurangnya nilai distansia intertuberosa menyebabkan sempitnya segitiga anterior sehingga pada kala II, kepala terdorong lebih kearah posterior dengan konskuensi dapat terjadinya robekan perineum yang luas.
Distosia akibat kesempitan PBP saja jarang terjadi oleh karena kesempitan PBP hampir selalu disertai dengan kesempitan BTP.
FRAKTURA PANGGUL dan KONTRAKTUR
Trauma panggul akibat cedera kecelakaan lalulintas sering terjadi sehingga dapat terjadi gangguan pada bentuk dan ukuran panggul.
Riwayat adanya cedera panggul membutuhkan evaluasi lebih lanjut pada kehamilan lanjut.
Tinggi badan, cara berjalan, bentuk perut “gantung”, kelainan bentuk tulang punggung (skoliosis) dapat mendorong pemikiran adanya kecurigaan pada kesempitan panggul.

Perut Gantung (Pendular Abdomen)
PENILAIAN KAPASITAS PANGGUL
- Pengukuran Conjugata Diagonalis dengan pemeriksaan panggul
- Pengukuran diameter interspinarum
- Penonjolan spina ischiadica
- Sudut arcus pubis
- [ Pemeriksan X-ray pelvimetri ]
- [ Computed Tomography Scanning ]
- [ Magnetic Resonance Imaging ]
DISTOSIA AKIBAT JALAN LAHIR LUNAK
Abnormalitas anatomik organ reproduksi wanita dapat menyebabkan abnormalitas atau gangguan jalannya proses persalinan.
Kelainan dapat meliputi : uterus- servix – vagina – vesika urinaria – rektum dan masa dalam adneksa serta parametrium (kista ovarium, mioma uteri).
Kelainan Uterus:
- Kelainan bentuk uterus (uterus bicornu, uterus septus)
- Prolapsus uteri
- Torsi uterus
Kelainan servix uteri: jaringan sikatrik yang menyebabkan stenosis servik
Kelainan vulva - vagina : Septum vagina, sikatrik vulva dan vagina ,
“Giant Condyloma Accuminata”
Vesica urinaria dan rectum yang penuh dapat menyebabkan distosia
Masa adneksa : mioma uteri dibagian servik, kista ovarium
RUJUKAN :
- Cunningham FG et al : Dystocia – Abnormal Labor in “ Williams Obstetrics” , 22nd ed, McGraw-Hill, 2005
- Critchclow CW, Leet TL, Beneditti TJ et al: Risk factors and infant outcomes associated with umbilical cord prolapse: A population-base case control study among births in Washington state. Am J Obstet Gynecol 170;163, 1994
- Sporri S, Hanggi W, Brahetti A et al: Pelvimetry by magnetic resonance imaging as a diagnostic tool to evaluate dystocia. Obstet Gynecol 89;902, 1997




![clip_image002[4] clip_image002[4]](https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEjWZtdHj5-2yHzfMNrG56ACGjx1MLvcGZJdvTTeVed-1cmd-ltDWssREr0HAtjEWQod-14K4yIiwgs5PDXHlQeWaf-p4rlMDhr1toKLql4QUb9ZKg184BOSCvP2X-4Wshm3cC6xNitsSfyF/?imgmax=800)




















![clip_image002[5] clip_image002[5]](https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEiWxWIAiBiTXpOFXOE0yU5ivV9hmfby4BS_rKMm3QDKdREMIxqGPzwGiAprKeC3pnKUfDatHnHtnlx1aQN3hkIhu1gWOIkjtGx3RWT8o-R2pzD8FLqaAeYPRlSzDtR1YKLeFYJtSJc5Qb8M/?imgmax=800)