dr.Bambang Widjanarko, SpOG,
Fak Kedokteran & Kesehatan UMJ Jakarta
Terdapat 4 jenis tumor ganas yang dapat dicegah dan diketahui pada stadium dimana terapi yang tepat akan dapat memberikan kesembuhan secara total :
- Keganasan pada kulit : dicegah dengan menghindari sengatan matahari
- Keganasan pada paru : dicegah dengan menghindari asap rokok
- Keganasan pada servik uteri : deteksi dini melalui hapusan papaniculoau
- Keganasan pada payudara : deteksi dini melalui mammografi
KEGANASAN dan PRA-KEGANASAN SERVIK UTERI
Selama siklus haid, epitel servik mengalami perubahan dan dapat diambil sediaan dari sel-sel tersebut untuk dilakukan penilaian sitologis.
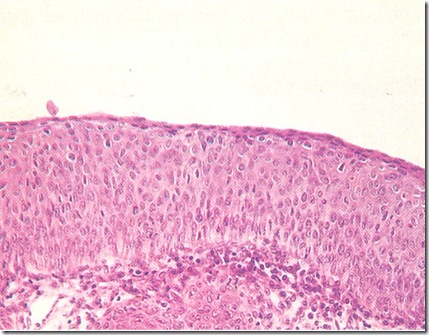
Epitel ektoservik adalah epitel berlapis dan identik dengan epitel vagina
Gambar 1 : Epitel pipih normal yang menutupi servik pars vaginalis
Gambar 2 : Epitel Servik Normal
Epitel dipisahkan dari stroma oleh membrana basalis. Dibagian atas membrana basalis terdapat lapisan sel-sel basal yang akan mengalami diferensiasi menjadi beberapa lapisan sel. Diatas membrana basalis terdapat 5 – 6 lapisan sel-sel parabasal.
Lapisan sel intermediate terdiri dari sel-sel besar yang masing-masing memiliki inti yang retikulated dan terdapat vacuole glikogen dalam sitoplasma.
Lapisan superfisial adalah yang tebal dan sangat dipengaruhi oleh perbandingan kadar estradiol : progesteron. Sel superfisial berbentuk pipih dengan inti kecil dan sitoplasma yang mengandung glikogen. Pada beberapa sel terdapat keratin sehingga mengalami “cornifikasi”
Selama masa reproduksi, sel superfisial senantiasa mengalami pengelupasan kedalam vagina dan proses diferensiasi dari sel-sel basal juga berlangsung secara konstan.
Karakteristik sel superfisial dapat diperiksa melalui pemeriksaan hapusan servik dan pengecatan dengan papaniculoau.
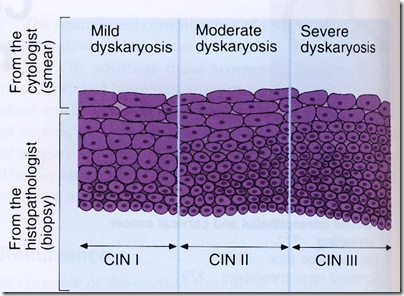
Pada beberapa wanita, bentuk “nukleus” menjadi abnormal [diskariosis] yang menunjukkan adanya lesi pra-kanker dan kejadian ini dapat dideteksi melalui hapusan servik.
Gambar 3 : Sel-sel servik normal yang mengalami pengelupasan (exfoliated)
EPIDEMIOLOGI KEGANASAN PADA SERVIK
Keganasan servik hampir selalu terjadi pada wanita yang pernah atau sedang dalam status “sexually active” tanpa etiologi yang jelas.
Bukti–bukti mengenai adanya hubungan antara faktor infeksi HPV ( human papilloma virus ) dengan keganasan servik semakin bertambah banyak.
Penelitian menunjukkan bahwa 10 – 30 % wanita pada usia 30’an tahun yang “sexually active” pernah menderita infeksi HPV (termasuk infeksi pada daerah vulva). Persentase ini semakin meningkat bila wanita tersebut memiliki banyak pasangan seksual dalam kehidupan seksualnya.
Pada sebagian besar kasus, infeksi HPV berlangsung tanpa gejala dan bersifat persisten.
Infeksi awal terjadi pada vulva dan atau vaginal yang selanjutnya menyebar ke servik uteri. Namun demikian infeksi servik dapat pula terjadi secara langsung.
Patogenesis infeksi HPV pada genitalia sangat rumit dan bukan semata-mata melalui penularan seksual dan juga tidak selalu menyebabkan karsinoma servik. Bila terjadi karsinoma servik, maka kejadian tersebut dapat terjadi dengan sendirinya atau setelah adanya infeksi HPV.
Hal diatas menimbulkan dugaan bahwa bila terjadi karsinoma servik, maka harus ada keterlibatan dari semacam “co-agent”. Salah satu teori menyatakan bahwa HPV melakukan sensitisasi sel dan bersama-sama dengan “agent” lain [misalnya merokok] menurunkan efektivitas sistem imunologi pasien terhadap HPV sehingga terjadilah proses pembentukan sel-sel abnormal.
Alasan untuk menyatakan adanya kaitan beberapa tipe HPV tertentu (strain 16 dan 18) dengan karsinoma servik adalah berdasarkan pada kenyataan bahwa pada 80% pasien karsinoma servik terbukti adanya infeksi HPV.
Dengan menggunakan pemeriksaan PCR (“polymerase chain reaction”), angka tersebut diatas lebih tinggi lagi.
SITOLOGI SEL SERVIK
Terjadinya karsinoma servik didahului dengan adanya sel servik yang diskariotik (abnormal). Sel-sel tersebut dapat ditemukan dari sel-sel servik yang diwarnai dengan papaniculoau ( pap test ).
Pap test adalah tes skrining yang memiliki angka negatif palsu sebesar 5 – 15%. Angka ini dapat diturunkan dengan menggunakan kriteria yang lebih ketat dalam pemeriksaan sitologi.
Akhir-akhir ini dikembangkan tehnologi baru untuk klarifikasi hapusan yang menunjukkan gambaran “atypical cells of uncertain significance – ASCUS“ dan untuk menurunkan angka kejadian negatif palsu. Tehnologi tersebut meliputi pengambilan sediaan dengan mengggunakan sel servik dengan alat khusus dan melarutkan sediaan dalam botol yang berisi bahan fiksasi khusus. Dimasa yang akan datang, tehnologi ini digunakan untuk deteksi sejumlah PMS seperti infeksi chlamydia atau gonorrhoea.
Untuk menurunkan angka kejadian Karsinoma Servik, maka pada wanita yang “sexually active” hendaknya dilakukan pemeriksaan Pap Smear secara regular.
Pemeriksaan pertama dilakukan pada saat wanita memulai aktivitas seksualnya dan diulang setahun kemudian. Bila hasilnya normal, maka pemeriksaan berikutnya adalah dengan interval 2 tahun. Pemeriksaan periodik sebaiknya dilakukan sampai wanita tersebut mencapai usia 65 tahun.
Pada pasien dengan usia > 30 tahun, maka pemeriksaan ginekologi juga meliputi pemeriksaan payudara dan tekanan darah.
Tehnik pengambilan sediaan
- Peralatan yang diperlukan adalah spekulum bi-valve – slide pemeriksaan - bahan fiksasi – spatula Ayre dan “endocervical cytobrush”
- Sebelum melakukan pemeriksaan vagina, pasang spekulum bi-valve untuk memaparkan servik.
- “Cytobrush” dimasukkan kedalam kanalis servikalis dan dirotasi. Sedian dihapuskan secara tipis pada gelas slide.
- Ectoservik diusap dengan spatula Ayre dengan ritasi 360 derajat dua kali dan sediaan dihapuskan secara tipis.
- Sediaan dikirim ke laboratorium pemeriksaan.
Gambar 4 : Metode untuk memperoleh sel-sel guna pemeriksaan sitologi
1. Spatula kayu khusus 2. Spatula Ayre pada ecto servik dan 3. Cytobrush pada kanalis endoservikalis
Laporan Hasil Pemeriksaan :
A. Diagnosa sitologis :
- Tidak memuaskan : diagnosa sitologis tak dapat dibuat oleh karena sel-sel yang diperoleh terlampau sedikit – tak ditemukan sel kanalis endoservikalis atau pemrosesan sediaan yang kurang baik. Pengambilan sediaan diulang 1 bulan kemudian
- Inflamasi atau tak dapat disimpulkan : Inti sel mengalami distorsi akibat infeksi vagina ( trichomonas atau gardnerella) . Dokter yang mengirinkan sediaan diminta untuk melakukan terapi dan mengulang pengambilan sediaan.
- Normal : Ulang pemeriksaan 1 – 3 tahun kemudian.
- Diskariosis Ringan : (dugaan CIN I ). Sediaan menunjukkan adanya infeksi HPV tanpa gambaran dyskariosis , Infeksi HPV + gambaran dyskariosis atau dyskariosis tanpa infeksi HPV
- Diskariosis Sedang : (dugaan CIN II )
- Diskariosis Berat : (dugaan CIN III )
B. Klasifikasi Bethesda
Alternatif klasifikasi pemeriksaan yang digunakan di USA ( The Bethesda Classification). Hapusan yang menunjukkan sel abnormal dibagi menjadi 3 golongan besar :
- Atypical Squamous Cells of Uncertain Significance - ASCUS
- Low-Grade – SIL (Squamous Intra-epithelian Lession) , disini termasuk infeksi HPV yang ditunjukkan dengan adanya gambaran koilocytosis ( sejumlah sel menunjukkan adanya lingkaran halo disekitarnya ) dan diskarisosis ringan.
- High-Grade SIL (Squamous Intra-epithelian Lession), disini termasuk diskariosis sedang (predictive CIN II) dan diskariosis berat (predictive CIN III) serta carcinoma insitu
Pemberitahuan pada pasien :
Hasil pemeriksaan dapat disampaikan pada penderita melalui telpon atau melalui surat berikut advis dan saran yang diberikan dokter.
Pada sejumlah pasien, adanya diskariosis menimbulkan dugaan adanya karsinoma. Bila ditemukan adanya infeksi HPV, maka hal tersebut lebih lanjut dapat ditelusuri pada pasien sendiri ataupun pasangannya berkaitan dengan riwayat seksual sebelumnya. Perlu diingat bahwa infeksi HPV tidak selalu diakibatkan oleh penularan seksual.
Infeksi HPV tanpa Diskariosis
- Hapusan diulang tiap 6 bulan sampai gambaran infeksi HPV hilang dan selanjutnya setiap 2 tahun.
- Bila pada setiap hapusan dijumpai adanya diskariosis, ikuti anjuran terapi seperti berikut dibawah.
Diskariosis ringan (prediktif CIN I) dengan atau tanpa infeksi HPV
Terapi pada situasi ini kontroversial dan belum ada kesepakatan.
Kontroversi terletak pada perlu atau tidaknya dilakukan biopsi terarah (dengan kolposkopi) pada kasus seperti ini. Sebagian ahli berpendapat bahwa biopsi terarah hanya perlu pada kasus moderate dan severe dyskariosis.
Diskariosis sedang dan berat ( Prediktif CIN I atau CIN II )
Memerlukan pemeriksaan lanjutan berupa kolposkopi dan biopsi servik.
KOLPOSKOPI

Diskariosis adalah diagnosa sitologis dan kesalahan observasi seringkali terjadi. Atas dasar alasan ini maka pemeriksaan kolposkopi sering dilakukan untuk verifikasi hasil temuan sitologis yang abnormal
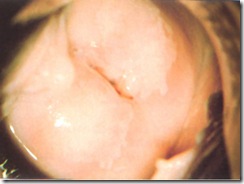
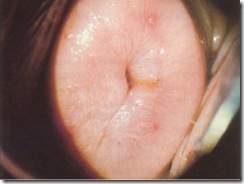
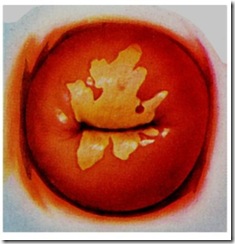
Kolposkop adalah pemeriksaan langsung dengan pembesaran 5 – 20 kali dan dapat digunakan untuk melihat perubahan tonus warna , opasiti , perubahan pola pembuluh darah dan jarak interkapiler ( gambar 7 s.d 10 )
Gambar 7 : Servik normal.
Dengan membuka speculum terlihat endoservik sehingga dapat mengamati zona
Gambar 8: Epitel abnormal terlihat pada bagian aterior dan posterior servik dan berubah warna setelah diberikan asam asetat
Gambar 9 : Penampilan servik setelah dilakukan diathermi pada epitel displastik . Zona transformasi abnormal diganti dengan epitel pipih mature
Gambar 10: Carcinoma Cervix invasif
SCHILLER TEST
Hapusan servik dengan larutan jodium
Sel normal berwarna coklat kemerahan (mahoni)
Sel abnormal : tak berwarna oleh karena tak ada kandungan glikogen
BIOPSI SERVIK :
Gambar 12 : Biopsi Srvik
HISTOLOGI
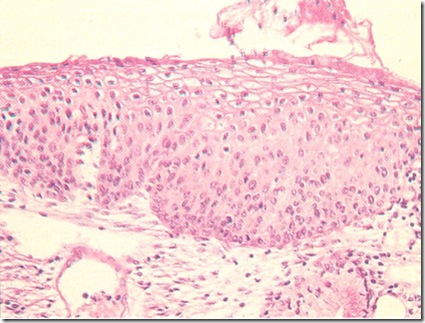
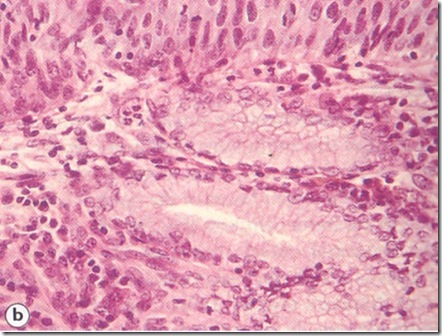
- Displasia Ringan ditandai dengan kelainan nukelus pada 1/3 basal epitel ; lapisan atas tidak terganggu.
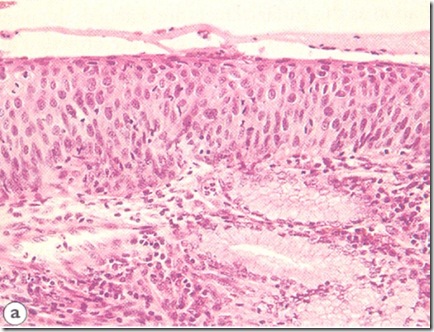
- Displasia Sedang sejumlah nukelus diskariotik nampak pada bagian atas epitel dan nukleus abnormal lebih banyak (gambar 13 )
- Displasia Berat nukleus diskariotik menutupi seluruh lapisan epitel dan terdapat rasio nukelus : sitoplasma yang tinggi (gambar 14)
- Displasia berat sulit dibedakan dengan karsionoma insitu oleh karena tidak adanya perbedaan yang menyolok, keduanya mencapai pada lapisan atas epitel , nukleus yang ukurannya beragam dan berwarna gelap serta sel yang “crowded” dan sitoplasma yang minimal. (gambar 15)
Gambar 13 : Displasia Sedang ( CIN 2)
Gambar 14 : Displasia Berat ( CIN 3 )
Gambar 15 : Biopsi servik dari pasien yang hapusan servik terlihat pada gambar 5. Karsinoma insitu telihat dengan pembesaran 40 x . Nampak adanya invasi pada jaringan tetapi sel-sel masih berada dalam celah-celah endoservikal
Gambar 16 : Dengan pembesaran 160 x, terlihat hilangnya stratifikasi dan pleiomorfi sel pada pembesaran yang tinggi
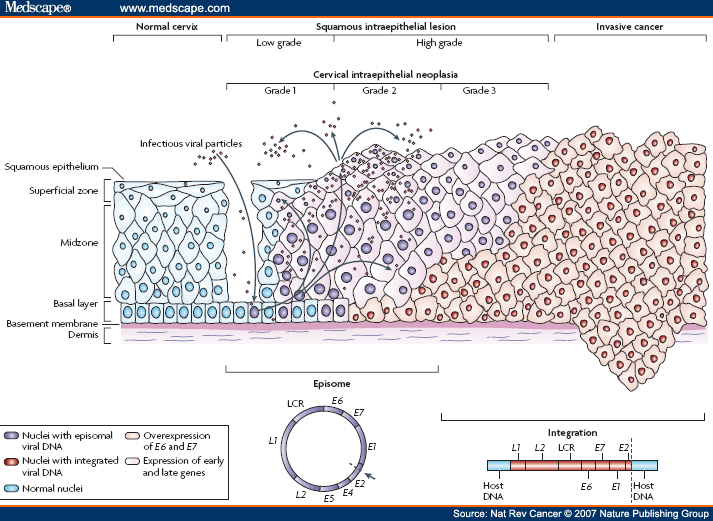
NEOPLASIA INTRAEPITELIAL SERVIK – NIS
[ Cervical Intra Epithelial Neoplasia – CIN ]
Pada sejumlah kasus terdapat ketidak pastian mengenai diagnosa pasti secara histologis dan apakah lesi yang terlihat tersebut akan mengalami regresi , proses lanjutan atau menetap. Hal ini menyebabkan perlunya adanya klasifikasi yang meliputi semua perubahan diskariotik dengan klasifikasi CIN – cervical intra epitelial neoplasia.
Penatalaksanaan CIN
Penatalaksanaan tergantung pada :
- Usia wanita,
- Status reproduksi
- Lokasi lesi
- Luas lesi
Rekomendasi untuk penatalaksanaan CIN :
CIN grade 1
Tidak ada kesepakatan mengenai penatalaksanaan bila hasil biopsi terarah menunjukkan adanya displasia ringan ( CIN 1).
Beberapa ahli berpendapat bahwa hanya diperlukan observasi ketat dan sebagian besar kasus akan sembuh spontan.
CIN grade 2 dan 3
Perlu terapi destruksi lokal atau eksisi daerah yang terkena.
Terapi destruksi lokal terdiri dari :
- Terapi laser
- Kriosurgeri
- Elektrokoagulasi diatermi
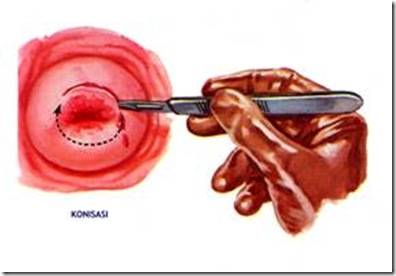
- Konisasi dan dilanjutkan dengan penjahitan
Gambar 7 : Konisasi servik
KARSINOMA SERVIK
Karsinoma servik uteri adalah kanker ginekologi kedua setelah kanker payudara.
Resiko pertahun pada wanita usia > 35 tahun adalah 16 : 100.000
Puncak angka kejadian pada usia 45 – 55 tahun dan saat ini cenderung terjadi pada usia yang lebih muda.
Karsinoma Servik cenderung tumbuh eksofitik ; lebih dari 85% berupa karsinoma sel skuamosa dan sisanya adalah adenoakarsinoma yang berasal dari sel kanalis servikalis atau berasal dari celah-celah servik.
Penyebaran kebawah terjadi pada vagina atau melalui saluran lymphe pada :
- Lnn Iliaca Externa 46%
- Lnn Obturatoria 20%
- Lnn Hipogastrica 7%
- Lnn paraservikal 2%
Penyebaran karsinoma diperiksa melalui pemeriksaan vagina dan CT scan sehingga oncologist dapat melakukan “staging cancer” dan menentukan jenis terapi yang akan dikerjakan.
ETIOLOGI
Infeksi Human papillomavirus
Resiko terpenting dari terjadinya karsinoma servik adalah infeksi dengan strain resiko tinggi dari human papillomavirus. Virus ini menyebabkan perubahan pada sel servik sehingga dapat terjadi cervical intraepithelial neoplasia, yang selanjutnya dapat berkembang menjadi karsinoma servik.
Wanita yang memiliki banyak pasangan seksual (atau memiliki pasangan seksual yang memiliki banyak pasangan seksual ) memiliki resiko tinggi.
Dikenal 150 jenis HPV dan 15 diantaranya di golongkan pada jenis resiko tinggi yaitu : 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73, dan 82), Tipe 16 and 18 diketahui merupakan penyebab dari 70% kasus karsinoma servik .
Genital warts disebabkan oleh beberapa strain HPV tidak selalu berkaitan dengan karsinoma servik.
PATOLOGI
Cervical intraepithelial neoplasia, prekursor karsinoma servik sering kali terdiagnosa melalui biopsi servik
- squamous cell carcinoma (kira kira 80-85% kasus karsinoma servik )
- adenocarcinoma (kira kira 15% )
- adenosquamous carcinoma
- small cell carcinoma
- neuroendocrine carcinoma
Keganasan non karsinoma servik antara lain :
PENCEGAHAN
- Kewaspadaan
- Skrining
- Vaksinasi
- Penggunaan kondom
- Hindari merokok
- Nutrisi :
- Buah dan sayuran
- Vitamin A
- Vitamin C
- Vitamin E
- Asam Folat
- Fish Oil
- CoQ10
TERAPI
Hasil terbaik dalam terapi karsinoma servik adalah bila dilaksanakan oleh tim bedah
Onkologi Pelvik dan ahli terapi radiologis.
Karsinoma mikroinvasif [ stage 1a ] – terapi berupa simple TAH – Total Abdominal Histerektomi
Karsinoma Stage 1 b – terapi berupa histerektomi radikal ( TAH+BSO-bilateral salfingoovarektomi disertai limfadenektomi parametrium dan pelvik ) + radiasi ( radium intracavitair dan penyinaran )
Pada stadium yang lebih tinggi terapi adalah penyinaran dan atau kemoterapi.
Rujukan :
- Goodman MT, Shvetsov YB, McDuffie K, et al (2007). "Hawaii cohort study of serum micronutrient concentrations and clearance of incident oncogenic human papillomavirus infection of the cervix". Cancer Res. 67 (12): 5987–96. doi:10.1158/0008-5472.CAN-07-0313. PMID 17553901. http://cancerres.aacrjournals.org/cgi/content/full/67/12/5987.
- Greenlage RT et al : Cancer statistic 2000. Ca Cancer J Clin 50:7, 2000
- Herbst AL : : Malignant diseases of the cervik in “Comprehensive Gynecology” 4th ed , pp 889 -918. St Louis Missouri, Mosby Inc. 2001
- Holschenider CH : Premalignant and Malignant disorder of the uterine cervix in “ Current Obstetric & Gynecologic Diagnosis and Treatment 9th ed , pp 894 – 915 , McGraw-Hill 2003.
- Llewellyn-Jones D : Malignancy of the female genital tract in Fundamentals of Obstetric & Gynaecology. 6th ed Mosby 1999
- Lowy DR, Schiller JT (2006). "Prophylactic human papillomavirus vaccines.". J. Clin. Invest. 116 (5): 1167–73. doi:10.1172/JCI28607. PMID 16670757. PMC: 1451224. http://www.jci.org/articles/view/JCI28607. Retrieved 2007-12-01











dok, saya terdeteksi cin2 sudah berdasarkan hasil pap smear, kolposkopi dan biopsi (LEEP), dokter menyarankan untuk di CRYOSURGERI, dilanjutkan dengan vaksinasi HPV, dan diobservasi dengan papsmear dan kolposkopi rutin 3 bulan sekali. apa itu cukup untuk mencegah kanker servik dok?, atau mending di histerektomi total aja dari sekarang?
BalasHapusdok
Hapusterima kasih atas infonya dok, saya alumni UMJ lg cari bhan ttg ca cerviks :)
BalasHapus