editor : dr.Bambang Widjanarko, SpOG
Pendahuluan
Penggunaan tehnik “cupping” untuk persalinan sudah diawali pada abad ke 18.
Profesor Young Simpson tahun 1849 memperkenalkan satu alat bantu persalinan yang dinamakan ekstraksi vakum – Ekstraksi Vakum (EV) .
Pada tahun 1956 Malmstrom mengenalkan instrumen ekstraktor vakum modern yang terbuat dari “stainless steel” namun akibat sejumlah komplikasi maka alat ini lambat laun ditinggalkan.
EV kembali digunakan setelah dikenalkannya jenis cawan penghisap sekali pakai yang relatif lunak. Inovasi dalam desain instrumen dan ketrampilan aplikasi cawan penghisap telah meningkatkan keamanan penggunaan EV . Secara progresif, EV telah menggeser penggunaan ekstraksi cunam – EC dalam proses persalinan 29,27.
Saat ini EC masih populer dikalangan dokter senior karena alasan konservatif. Meski pun memang untuk kelainan presentasi janin tertentu masih terlihat keunggulan penggunaan EC dibandingkan EV. Tindakan EV menjadi semakin terkenal akibat mudahnya penggunaan, rendahnya morbiditas ibu dan tingginya keamanan bagi ibu meskipun masih ada sejumlah komplikasi serius pada neonatus. Masalah dalam penggunaan EV harus diatasi dengan menentukan indikasi , tehnik aplikasi ekstraksi vakum secara tepat 13,12,41 .
Semakin banyaknya ahli obstetri ginekologi senior yang pensiun, penyelenggaraan pelatihan persalinan operatif per vaginam yang terkendala, masalah mediko-legal dan perubahan perubahan praktis lain termasuk juga dengan semakin tingginya angka seksio sesar – SS merupakan faktor yang menyebabkan tidak jelasnya kelanjutan berbagai macam tindakan persalinan operatif pervaginam termasuk diantaranya adalah EV.
Sebenarnya, dengan memperhatikan indikasi, syarat, kontraindikasi serta tehnik aplikasi, persalinan operatif per vaginam dengan menggunakan alat seperti misalnya EC atau EV masih diperlukan untuk mengatasi tingginya biaya serta resiko tindakan operasi SS 12,37.
Prasyarat Tindakan Ekstraksi Vakum
“Informed Consent”
Pada setiap tindakan medik diperlukan “informed consent” yang harus dilihat sebagai bagian dari suatu proses dan bukan sekedar selembar formulir yang harus diisi dan ditanda tangani oleh penderita dan atau keluarganya.
“Informed Consent” berisi penjelasan mengenai perlunya satu tindakan medis harus dilakukan, manfaat serta resiko yang mungkin terjadi serta bagaimana tindakan tersebut dilakukan. Selain itu harus disampaikan pula berbagai alternatif tindakan medis lain untuk menyelesaikan masalah medik yang terjadi. Pada saat menjelaskan mengenai hal-hal tersebut diatas, pasien dan keluarganya harus diberi kesempatan untuk memperoleh penjelasan lebih lanjut mengenai semua hal yang mereka masih belum mengerti.
Pembahasan rutin mengenai kemungkinan akan dilakukannya intervensi tindakan medis lebih awal ( yang dilakukan saat kunjungan antenatal atau sebelum persalinan ) adalah hal yang penting dengan menyadari betapa sulitnya pengambilan satu keputusan medis penting disaat yang amat genting.
Persiapan Operator
Dokter harus faham tentang instrumen EV yang dipilih, indikasi dan tehnik melakukan EV.
Keputusan untuk melakukan tindakan EV harus dilandasi dengan analisa proses persalinan, pemeriksaan vagina , penentuan posisi dan derajat penurunan (“station”) janin serta kapasitas panggul.
Persiapan Pasien
- Persiapan terpenting adalah “informed Consent” .
- Selaput ketuban pecah atau sudah dipecahkan.
- Kandung kemih kosong atau dikosongkan secara spontan atau melalui kateterisasi.
- Dilatasi servik lengkap.
- Kepala sudah engage.
- Janin diperkirakan dapat lahir per vaginam.
Bila posisi dan derajat penurunan janin masih belum jelas maka dapat dilakukan pemeriksaan ultrasonografi transvaginal atau transperineal terlebih dulu 1.
Ultrasonografi dapat digunakan pula untuk menentukan ketepatan aplikasi cawan penghisap 23,57.
Posisi kepala ditentukan dengan melihat kedudukan orbita janin dan identifikasi karakteristik anatomi intrakranial (falx cerebri, fossa posterior) dan station kepala janin ditentukan berdasarkan pemeriksaan utrasonografi translabial.
Pemeriksaan konfirmatif dengan ultrasonografi ini memerlukan pengalaman dan dilakukan secara “bedside”.
Analgesia dan anaesthesia
Persalinan EV - outlet dapat dilakukan tanpa anastesia atau analgesia. Bila diperlukan dapat diberikan anastesia regional (blok pudenda) atau yang lebih sering (dan lebih efektif ) , dilakukan anastesia spinal.
Indikasi Ekstraksi Vakum
- Kala II memanjang
- Pada Nulipara 2 jam
- Pada Multipara 1 jam
- 2. Mempersingkat Kala II :
- Kelainan jantung
- Kelainan serebrovaskuler
- Kelainan neuromuskuler
- Ibu lelah
- Gawat janin
Kontraindikasi Ekstraksi Vakum
- Dokter tidak memiliki kompetensi untuk melakukan tindakan EV
- Aplikasi cawan penghisap secara tepat tidak dapat dilakukan
- Riwayat gangguan kemajuan persalinan kala I yang nyata
- Indikasi tindakan EV tidak jelas
- Posisi dan penurunan kepala janin tidak dapat ditentukan dengan jelas
- Terdapat dugaan gangguan imbang sepalopelvik
- Kelainan letak (letak muka, letak dahi)
- Diduga atau terdapat gangguan faal pembekuan darah pada janin.
KONTRA INDIKASI RELATIF :
- Kehamilan preterm - Masih lunaknya kepala dan rentannya vaskularisasi kepala janin prematur.
- Riwayat pengambilan darah dari kulit kepala janin sebelumnya.
- Aplikasi cunam sebelumnya gagal – Struktur dan konsistensi kepala janin pasca aplikasi cunam yang sudah berubah. Selain itu, kegagalan aplikasi tersebut dapat membuktikan bahwa terdapat gangguan imbang sepaloelvik.
- Molase dan pembentukan caput succadenum yang berlebihan - keadaan ini sering terjadi pada kasus gangguan imbang sepalopelvik.
- Dugaan makrosomia (Berat badan janin > 4.5 kg).
- Janin mati – Oleh karena tidak dapat terbentuk caput succadeneum.
Batasan
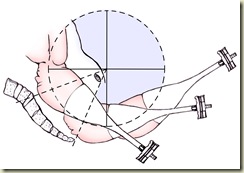
“ AmericanCollege of Obstetricians and Gynecologists “ (ACOG) menetapkan batasan baku dari persalinan operatif per vaginam dengan instrumen tertentu antara lain persalinan operatif pervaginam “outlet” - “Low” dan “Midpelvic”.
Penentuan batasan ini dibuat berdasarkan posisi kepala dan derajat penurunan kepala janin sebelum dilakukan tindakan. Batasan baku tersebut semula digunakan untuk aplikasi EC namun selanjutnya digunakan pula untuk tindakan EV dengan sejumlah modikifikasi kecil. 3
Tabel 1. Klasifikasi Tindakan Ekstraksi Vakum berdasarkan “fetal station” dan “cranial postion” ( modifikasi dari ACOG Practice Bulletin # 17, June, 2000 )
| JENIS TINDAKAN | DESKRIPSI KLASIFIKASI* |
| Ekstraksi Vakum – “Outlet” | Kepala sudah di perineum ; tanpa menyisihkan labia sudah terlihat kulit kepala pada introitus ; tengkorak kepala janin sudah didasar panggul. Sutura sagitalis berada pada diameter antero posterior panggul ( posisi oksiput anterior – kiri atau kanan ; posisi oksiput posterior – kiri atau kanan ) |
| Esktraksi vakum – “ Low” | Posisi / station kepala tidak memenuhi kriteria EV outlet ; station + 2 ( 5 cm ) namun belum mencapai dasar panggul. |
| Subdivisi | Posisi oksiput anterior (OA, LOA, ROA). Posisi oksiput posterior (OP, LOP, ROP) atau transversal (LOT, ROT). |
| Esktraksi Vakum – “Mid Pelvic” | Station < +2 ( 5 cm ) , kepala sudah engage namun kriteria ekstraksi vakum rendah tak terpenuhi |
| Subdivisi | Posisi oksiput anterior (OA, LOA, ROA). Posisi oksiput posterior (OP, LOP, ROP) atau transversal (LOT, ROT). |
| Persalinan Seksio Sesar dibantu dengan EV | Tehnik yang tidak spesifik |
| Ekstraksi vakum khusus | Tehnik EV yang tidak spesifik |
| Ekstraksi Vakum Tinggi | Prosedur tindakan EV yang tidak memenuhi klasifikasi diatas |
OA: occipitoanterior; ROA: right occipitoanterior; LOA: left occipitoanterior;
OP: occipitoposterior; LOP: left occipitoposterior; ROP: right occipitoposterior;
LOT: left occipitotransverse; ROT: right occipitotransverse
Desain Instrumen Ekstraksi Vakum
Instrumen ekstraksi vakum
Berbagai model baru dari instrumen EV merupakan modifikasi dari bentuk yang sudah ada seperti misalnya bentuk pompa tangan, katub pelepas tekanan dan perubahan lain.
Cawan penghisap baru terbuat dari berbagai material seperti polietilene atau silastik plastik.
Desain cawan penghisap yang kaku dan terbuat dari “stainless steel” ditemukan pada berbagai model dari Malmstrom yang sudah dikenal sejak tahun 1960 an. Sekarang ini di produksi berbagai cawan penghisap yang menyerupai model Malmstrom namun terbuat dari bahan plastik yang lunak atau kaku. Model ini pertamakali digunakan pada kasus posisi kepala defleksi atau pada posisio osipito posterior namun saat ini peralatan tersebut sudah lazim digunakan pada berbagai jenis persalinan pervaginam 22.
Perbandingan berbagai peralatan
Cawan penghisap lunak sering menyebabkan kegagalan EV dibandingkan dengan penggunaan cawan penghisap kaku (pastik atau metal ) atau EC25. Hal ini terutama disebabkan oleh mudahnya cawan penghisap lunak tersebut lepas (“pop off”) dari kepala saat dilakukan traksi. Akan tetapi, aplikasi cawan penghisap lunak ini lebih jarang menyebabkan cedera pada kepala janin meskipun daya cengekeramnya lebih kurang dibandingkan cawan yang kaku.
Masalah lain adalah bahwa sebagian desain alat ekstraktor yang terbuat dari plastik memiliki tabung penghubung yang kaku sehingga menyulitkan aplikasi cawan penghisap secara tepat khususnya pada letak defleksi atau posisio osipitalis posterior dan ini merupakan faktor penyebab kegagalan EV. Untuk mengatasi keadaan tersebut maka EV dilakukan dengan menggunakan instrumen Malmstrom klasik dan menggantikan cawan penghisap dengan bahan yang terbuat dari bahan silastik atau plastik yang rigid.
Tehnik ekstraksi vakum
Tehnik aplikasi yang tepat diperlukan agar tindakan EV dapat dilakukan dengan aman dan berhasil 50,35,41,58.
- Akurasi aplikasi cawan penghisap
- Pemilihan kasus yang tepat
- Tehnik traksi :
- Kekuatan traksi
- Vektor ( arah tarikan )
- Metode aplikasi kekuatan yang intermiten
- Posisi dan derajat penurunan kepala
- Desain cawan penghisap
- Imbang fetopelvik
APLIKASI CAWAN PENGHISAP
Setelah prasyarat tindakan EV dipenuhi maka harus kembali dilakukan pemeriksaan vaginal untuk menentukan ulang posisi, derajat penurunan (station) dan sikap (habitus) janin serta lebih dulu memeriksa persiapan instrumen yang akan digunakan.
Mesin vakum
Diagram tabung penghubung
Cawan penghisap
Protokol tindakan EV
-
“Ghosting” - Pasien dalam posisi litothomi didepan operator. Operator memegang cawan penghisap didepan pasien dan membayangkan bagaimana kedudukan cawan penghisap pada kepala janin nantinya didalam jalan lahir. Posisi janin dapat dipastikan lebih lanjut dengan pemeriksaan ultrasonografi transperineal.
- Insersi - Cawan penghisap dilumuri dengan jelly atau cairan pelicin. Bila menggunakan cawan penghisap lunak, maka sebagian cawan penghisap dapat dikempiskan dengan tangan operator dan dimasukkan jalan lahir diantara labia. Bila sifat cawan penghisap yang digunakan kaku, maka insersi kedalam jalan lahir dilakukan secara miring setelah kedua labia disisihkan. Setelah berada dalam jalan lahir maka cawan penghisap ditempatkan pada kepala janin.
- Aplikasi cawan penghisap secara tepat :
- Setelah cawan penghisap sudah berada pada posisi yang tepat, dibuat tekanan vakum secukupnya agar cawan tidak bergeser dan dipastikan bahwa tidak ada bagian jalan lahir yang terjepit
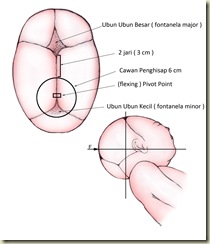
- Pusat diameter cawan penghisap harus berada di satu titik penentu berupa titik imajiner anatomis yang berada di sutura sagitalis kira kira 6 cm di belakang ubun ubun besar atau 1 – 2 cm di depan ubun ubun kecil ( titik fleksi atau “ pivot point” )
- Semakin jauh titik pusat cawan penghisap bergeser dari sutura sagitalis semakin besar pula kegagalan tindakan ekstraksi vakum dan semakin besar pula tenaga yang diperlukan untuk melakukan traksi oleh karena arah tarikan miring akan menyebabkan terjadinya defleksi kepala janin. 50
- Ultrasonografi transperineal dapat digunakan untuk melihat ketepatan pemasangan cawan penghisap 57
- Traksi
- Bila pemasangan cawan penghisap sudah tepat, maka diberikan tekanan vakum sebesar 550 – 600 mmHg dan dilakukan traksi bersamaan dengan adanya kontraksi uterus dan usaha ibu untuk meneran. Traksi tidak perlu menunggu sampai terbentuknya chignon 31.
- Arah tarikan berubah sesuai dengan penurunan kepala dalam jalan lahir.
- Bila kontraksi uterus mereda maka tekanan vakum diturunkan sampai sekitar 200 mmHg dan traksi dihentikan ; traksi kepala diluar kontraksi uterus akan memperbesar cedera pada kepala janin.
- Bila kontraksi uterus mulai timbul kembali, tekanan dinaikkan sampai besaran yang telah ditentukan dan dilanjutkan dengan traksi kepala janin. 9
- Selama traksi, tangan kiri ( “non dominan hand” ) ditempatkan dalam vagina dengan ibu jari pada cawan dan satu atau dua jari pada kepala janin. Aktivitas ini dilakukan untuk mencegah terlepasnya cawan dari kepala.
- Umumnya dengan traksi pertama sudah dapat diketahui apakah kepala janin semakin turun atau tidak. Bila tidak maka operator dapat melakukan satu kali tarikan lagi untuk memastikan apakah tindakan ekstraksi vakum dapat dilanjutkan atau dihentikan.
- Pada 85% kasus, persalinan diselesaikan dengan kurang dari 3 kali traksi.
APLIKASI TINDAKAN EKSTRAKSI VAKUM KHUSUS
Pada operasi seksio sesar, segmen bawah rahim yang tipis dan kepala janin yang sudah mengadakan desensus yang jauh merupakan predisposisi ekstensi luka insisi pada segmen bawah rahim saat melahirkan kepala. Hal yang sama juga terjadi pada saat melakukan seksio sesar pada kasus letak lintang. Untuk mengatasi kesulitan memngeluarkan kepala dapat digunakan EV atau ekstraksi dengan sendok cunam.
Kepala janin yang sudah engage terlalu dalam sebaiknya di dorong lebih dulu dari bawah oleh asisten dan dilanjutkan dengan pengeluaran dengan cara biasa ( tanpa alat ) atau dilanjutkan dengan pemasangan cawan penghisap dan dilanjutkan dengan traksi. Aplikasi EV saat SS yang terbaik adalah pada kasus ketuban pecah dini pada kepala yang masih tinggi. Setelah insisi segmen bawah rahim, dilakukan manipulasi kepala melalui insisi tersebut secara manual dan dilanjutkan dengan aplikasi cawan penghisap. Cara ini baik dikerjakan pada kasus letak lintang atau untuk melahirkan janin kedua pada persalinan gemelli sehingga tidak dilakukan ekstraksi bokong yang lebih berbahaya.
APLIKASI PERSALINAN OPERATIF PERVAGINAM SECARA SEKUENSIAL
Aplikasi penggunaan peralatan bantu persalinan per vaginam secara sekuensial ( ekstraksi cunam gagal dan dilanjutkan dengan ekstraksi vakum atau sebaliknya ) merupakan masalah yang kontroversial. Penelitian yang dilakukan oleh Gardella21 dan Towner49 menunjukkan bahwa resiko perdarahan intrakranial pada aplikasi sekuensial diatas lebih besar dibandingkan dengan aplikasi EV atau ekstraksi cunam saja. Namun dari penelitian lain, tidak terlihat adanya perbedaan resiko tersebut 7 11.
Menurut penulis, resiko yang berbeda tersebut disebabkan oleh karena disebabkan oleh gangguan imbang sepalopelvik dan persalinan per vaginam yang sangat dipaksakan tanpa menyadari bahaya dari penggunaan instrumen pembantu tersebut.
CEDERA PERSALINAN
Cedera pada Neonatus
Tidak ada satu tindakan persalinan operatif per vaginam yang tidak disertai peningkatan resiko ibu dan atau anak 18, 33, 41, 49, 55,, 58 .
Angka kejadian kematian janin atau cedera neonatus yang berat akibat EV sangat rendah dan berada pada rentang 0.1 – 3 kasus per 1000 tindakan EV.
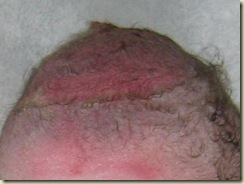
Secara klinik, cedera kulit kepala terutama disebabkan oleh sifat fisik cawan penghisap yang digunakan. Saat diberikan tekanan negatif, kulit kepala akan masuk kedalam cawan penghisap sehingga terjadi chignon. Traksi yang terlalu kuat akan menyebabkan terpisahnya kulit kepala dari dasarnya sehingga meski jarang namun dapat menyebabkan perdarahan (cephalohematoma dan hemoragia subgaleal ) 6, 20, 25 38,33 45,50,58.
Resiko lain yang dapat terjadi pada tindakan EV adalah : 47, 45,56
- Laserasi kulit kepala
- Hemoragia retina
- Fraktura kranium
- Perdarahan subarachnoid
Laserasi kulit kepala janin
Akibat EV sering terjadi ekimosis dan laserasi kulit kepala dan ini umumnya terjadi bila cawan penghisap dengan tekanan tinggi berada diatas kulit kepala janin dalam waktu yang relatif lama ( 20 – 30 menit ).
Cawan penghisap bukan suatu alat yang di masksudkan sebagai rotator ; usaha melakukan rotasi kepala dengan menggunakan EV akan menyebabkan cedera pada kulit kepala janin. Bila operator menghendaki terjadi rotasi kepala maka hal itu dilakukan secara manual tanpa paksaan dan bukan dengan menggunakan cawan penghisap.
Outcome neonatus jangka panjang
Tidak terdapat perbedaan outcome jangka panjang antara anak yang lahir secara spontan dengan yang dilahirkan melalui EV atau EC 52,40,26,55,10,45,39.
Pengamatan outcome jangka panjang dalam berbagai penelitian dilakukan sampai usia 18 tahun dan skoring dibuat atas kemampuan sekolah, berbicara, perawatan diri sendiri dan status neurologi.
Cedera maternal
Resiko cedera ibu pada tindakan ekstraksi vakum lebih rendah dibandingkan dengan tindakan ekstraksi cunam atau seksio sesar 6.
Laserasi jalan lahir
Laserasi perineum adalah komplikasi paling sering terjadi pada persalinan operatif per vaginam6. Seringkali terjadi robekan perineum berkaitan dengan episiotomi. Ruptura perinei tingkat III dan IV pada tindakan EV berkisar antara 5 – 30% .
Angka kejadian ruptura perinei pada tindakan EV lebih rendah dibandingkan tindakan ekstraksi cunam. Tindakan ekstraksi cunam sering menyebabkan ruptura perinei totalis. Episiotomi elektif merupakan predisposisi terjadinya ruptura perinei tingkat IV dan banyak ahli berpendapat bahwa episiotomi sebaiknya dikerjakan bila perineum yang tegang mengganggu jalannya persalinan. Jenis episiotomi sebaiknya dari jenis medio lateral yang meskipun rekosntruksinya lebih sulit namun jarang meluas sehingga menyebabkan ruptura perinei tingkat IV ( ruptura perinei totalis ) 16 .
Inkontinensia urine dan inkontinensia alvi
Predisposisi genetik, distosia, persalinan spontan pervaginam, laserasi obstetrik, multiparitas dan cara persalinan dapat menyebabkan cedera permanen atau reversibel pada jaringan ikat panggul. Cedera pada struktur penyangga pelvik merupakan resiko tak terhindarkan pada persalinan spontan per vaginam atau persalinan operatif pervaginam.42,48,43,51,32
Organ visera panggul bergantung dari atas dan disangga dari bawah. Keutuhan struktur penyangga tersebut tergantung pada faktor intergritas otot, fascia dan persyarafan dari struktur terkait.
Struktur penggantung merupakan struktur pseudoligamen longgar yang dinamakan ligamentum panggul. Jaringan ikat yang loggar tersebut bersama dengan struktur pembuluh darah berada disekitar servik. Struktur penyangga uterus adalah struktur komplek muskulofascial berupa diafrgama pelvik dan diafragma urogenital. Diafragma pelvik terutaja terbentuk dari muskulevator ani. Diafragma urogenitalis terdiri dari berbagai otot kecil dan jaringan ikat yang terbentang dari “central perineal body” menyebar secara radial dan melekat pada berbagai tulang dan ligamentum pada dinding lateral panggul.
Perjalanan janin melalui jalan lahir akan menyebabkan distorsi dan cedera jaringan panggul. Selama proses persalinan per vaginam, ligamentum dan otot panggul mengalami robekan kecil yang juga menyebabkan trauma syaraf. Berbagai laserasi spontan atau ekstensi dari luka episiotomi dapat menyebabkan cedera lebih lanjut antara lain cedera sfingter rektum.
Ekstraksi Vakum versus Ekstraksi Cunam
Terjadi debat panjang diantara para dokter mengenai instrumen mana yang terbaik untuk digunakan dalam membantu proses persalinan per vaginam (ekstraksi vakum atau ekstraksi cunam)44,50,8,36,37,54,55,27,41,58
Dalam menentukan jenis instrumen yang akan digunakan untuk membantu proses persalinan per vaginam harus dipertimbangkan beberapa faktor tersebut dibawah ini :
- Perlunya penggunaan anaestesi 27
- Tingkat kegagalan – angka kegagalan EV lebih tinggi dibandingkan ekstraksi cunam 7,2
- Cedera maternal – angka kejadian cedera maternal pada ekstraksi cunam lebih tinggi dibandingkan ekstraksi vakum 16,17,27,24,19,14,21
- Cedera janin – tindakan ekstraksi vakum lebih aman dibandingkan ekstraksi cunam 49 18
Tabel 3. Angka kejadian perdarahan intrakranial (n=584,340) 18 49
| CARA PERSALINAN | Angka kejadian PERDARAHAN INTRAKRANIAL |
| Seksio sesar elektif (belum inpartu) | 1 per 2,750 |
| Persalinan spontan per vaginam | 1 per 1,900 |
| Seksio sesar semielektif / emergensi (sudah inpartu ) | 1 per 907* |
| Ekstraksi vakum | 1 per 860* |
| Ekstraksi cunam | 1 per 664* |
| Seksio sesar pasca tindakan EV atau EC | 1 per 334 |
*Perbedaan secara statistik tidak bermakna
Pertimbangan klinik lain
Pada umumnya, saat diperlukan tindakan persalinan gawat darurat dan percobaan persalinan per vaginam operatif maka keberhasilan dan keamanan tindakan terletak pada pemilihan instrumen atas dasar ketrampilan serta pengalaman operator.
Dasar pertimbangan lain adalah :
- Derajat desensus - bila kepala sudah didasar panggul maka persalinan operatif pervaginam sebaiknya menggunakan ekstraksi cunam ; namun pada kasus yang santa mendesak maka pemilihan instrumen sangat tergantung pada pilihan operator
- Paritas – pada multipara laserasi jalan lahir pada tindakan ekstraksi cunam jarang terjadi.
- Distosia Bahu – resiko distosia bahu lebih sering terjadi pada ekstraksi vakum
- Molase dan kaput yang berlebihan akan menyulitkan penentuan posisi dan derajat penurunan kepala.
- Antibiotika – terapi antibiotika tidak disarankan bila tak indikasi yang tepat 30
- Prematuritas – penggunaan instrumen untuk membantu persalinan janin prematur adalah hal yang kontroversial. Penggunaan cunam untuk membantu persalinan preterm (melindungi kepala janin) tidak didukung dengan penelitian yang memadai. Pada kehamilan kurang 36 minggu tindakan ekstraksi vakum merupakan kontraindikasi relatif.
- After coming head – dapat digunakan jenis cunam tertentu ( Piper atau Kjelland )
- Seksio sesar – penggunaan cawan penhghisap dapat digunakan untuk melahirkan kepala janin dan tindakan ini paling baik bila digunakan pada kasus seksio sesar pada letak lintang.
- Kehamilan kembar – pada persalinan per vaginam gemelli anak kedua
Pemilihan instrumen
Saran praktis : perhatikan kondisi janin , sarana yang tersedia , penggunaan analgesia , kerja sama pasien , ketrampilan.
Rekomendasi :
- Persalinan operatif per vaginam klasifikasi jenis “outlet” atau “rendah ” ( rotasi < 450 ) : dengan analgesia adekwat, pemilihan instrumen EV setara dengan EC.
- Bila rotasi > 450 atau jenis tindakan “mid pelvik” : pada posisi sutura sagitalis melintang pilihan cawan penghisap adfalah dari jenis yang kaku atau dari “stainless steel“. Ekstraksi cunam pada kasus ini hanya boleh dikerjakan oleh operator yang sangat berpengalaman.
- Persalinan operatif per vaginam pada keadaan asinklitismus sebaiknya menggunakan EV dengan cawan penghisap yang kaku.
Kesimpulan
EV merupakan persalinan operatif per vagina, yang efektif dan aman. Operator harus menggunakan peralatan ini dengan hati hati untuk membatasi terjadinya cedera maternal atau fetal. Penggunaan instrumen vakum untuk persalinan operatif per vaginam harus dilakukan oleh operator yang berpengalaman dan kompeten.
- Persiapkan informed consent
- Batasi traksi sampai maksimal 5 kali
- Batasi lepasnya vakum sampai 3 kali
- Traksi pertama sudah disertai dengan penurunan bagian terendah janin
- Tindakan jangan melampaui waktu 20 menit
- Hindari tindakan ekstraksi vakum pasca tindakan cunam yang gagal
- Jangan paksakan tindakan bila terasa sulit
- Catat semua prosedur tindakan dengan baik.
Rujukan
- Akmal S, Kametas N, Tsoi E, Hargreaves C, Nicolaides KH. Comparison of transvaginal digital examination with intrapartum sonography to determine fetal head position before instrumental delivery. Ultrasound Obstet Gynecol. May 2003;21(5):437-40. [Medline].
- Al-Kadri H, Sabr Y, Al-Saif S, Abulaimoun B, Ba'Aqeel H, Saleh A. Failed individual and sequential instrumental vaginal delivery: contributing risk factors and maternal-neonatal complications. Acta Obstet Gynecol Scand. Jul 2003;82(7):642-8. [Medline].
- American College of Obstetrics and Gynecology. Operative vaginal delivery. Practice Bulletin # 17. June 2000.
- Bahl R, Patel RR, Swingler R, Ellis M, Murphy DJ. Neurodevelopmental outcome at 5 years after operative delivery in the second stage of labor: a cohort study. Am J Obstet Gynecol. Aug 2007;197(2):147.e1-6. [Medline].
- Bahl R, Strachan B, Murphy DJ. Outcome of subsequent pregnancy three years after previous operative delivery in the second stage of labour: cohort study. BMJ. Feb 7 2004;328(7435):311. [Medline].
- Baume S, Cheret A, Creveuil C, Vardon D, Herlicoviez M, Dreyfus M. [Complications of vacuum extractor deliveries]. J Gynecol Obstet Biol Reprod (Paris). Jun 2004;33(4):304-11. [Medline].
- Bhide A, Guven M, Prefumo F, Vankalayapati P, Thilaganathan B. Maternal and neonatal outcome after failed ventouse delivery: comparison of forceps versus cesarean section. J Matern Fetal Neonatal Med. Jul 2007;20(7):541-5. [Medline].
- Bofill JA, Rust OA, Schorr SJ. A randomized prospective trial of the obstetric forceps versus the M-cup vacuum extractor. Am J Obstet Gynecol. Nov 1996;175(5):1325-30. [Medline].
- Bofill JA, Rust OA, Schorr SJ. A randomized trial of two vacuum extraction techniques. Obstet Gynecol. May 1997;89(5 Pt 1):758-62. [Medline].
- Carmody F, Grant A, Mutch L, Vacca A, Chalmers I. Follow up of babies delivered in a randomized controlled comparison of vacuum extraction and forceps delivery. Acta Obstet Gynecol Scand. 1986;65(7):763-6. [Medline].
- Center for Devices and Radiological Health. FDA Public Health Advisory: Need for caution when using vacuum assisted delivery devices. Rockville, Md: Food and Drug Administration; May 21, 1998.
- Chang AL, Noah MS, Laros RK. Obstetric attending physician characteristics and their impact on vacuum and forceps delivery rates: University of California at San Francisco experience from 1977 to 1999. Am J Obstet Gynecol. Jun 2002;186(6):1299-303. [Medline].
- Cheong YC, Abdullahi H, Lashen H, Fairlie FM. Can formal education and training improve the outcome of instrumental delivery?. Eur J Obstet Gynecol Reprod Biol. Apr 15 2004;113(2):139-44. [Medline].
- Christianson LM, Bovbjerg VE, McDavitt EC, Hullfish KL. Risk factors for perineal injury during delivery. Am J Obstet Gynecol. Jul 2003;189(1):255-60. [Medline].
- Cohen WR. Influence of the duration of second stage labor on perinatal outcome and puerperal morbidity. Obstet Gynecol. Mar 1977;49(3):266-9. [Medline].
- de Leeuw JW, de Wit C, Kuijken JP, Bruinse HW. Mediolateral episiotomy reduces the risk for anal sphincter injury during operative vaginal delivery. BJOG. Jan 2008;115(1):104-8. [Medline].
- de Leeuw JW, Struijk PC, Vierhout ME, Wallenburg HC. Risk factors for third degree perineal ruptures during delivery. BJOG. Apr 2001;108(4):383-7. [Medline].
- Demissie K, Rhoads GG, Smulian JC, Balasubramanian BA, Gandhi K, Joseph KS. Operative vaginal delivery and neonatal and infant adverse outcomes: population based retrospective analysis. BMJ. Jul 3 2004;329(7456):24-9. [Medline].
- Eason E, Labrecque M, Wells G. Preventing perineal trauma during childbirth: a systematic review. Obstet Gynecol. Mar 2000;95(3):464-71. [Medline].
- Fortune PM, Thomas RM. Sub-aponeurotic haemorrhage: a rare but life-threatening neonatal complication associated with ventouse delivery. Br J Obstet Gynaecol. Aug 1999;106(8):868-70. [Medline].
- Gardella C, Taylor M, Benedetti T, et al. The effect of sequential use of vacuum and forceps for assisted vaginal delivery on neonatal and maternal outcomes. Am J Obstet Gynecol. Oct 2001;185(4):896-902. [Medline].
- Hayman R, Gilby J, Arulkumaran S. Clinical evaluation of a "hand pump" vacuum delivery device. Obstet Gynecol. Dec 2002;100(6):1190-5. [Medline].
- Henrich W, Dudenhausen J, Fuchs I, Kämena A, Tutschek B. Intrapartum translabial ultrasound (ITU): sonographic landmarks and correlation with successful vacuum extraction. Ultrasound Obstet Gynecol. Nov 2006;28(6):753-60. [Medline].
- Jander C, Lyrenas S. Third and fourth degree perineal tears. Predictor factors in a referral hospital. Acta Obstet Gynecol Scand. Mar 2001;80(3):229-34. [Medline].
- Johanson R, Menon V. Soft versus rigid vacuum extractor cups for assisted vaginal delivery. Cochrane Database Syst Rev. 2000;(2):CD000446. [Medline].
- Johanson RB, Heycock E, Carter J. Maternal and child health after assisted vaginal delivery: five-year follow up of a randomised controlled study comparing forceps and ventouse. Br J Obstet Gynaecol. Jun 1999;106(6):544-9. [Medline].
- Johanson RB, Menon V. Vacuum extraction versus forceps for assisted vaginal delivery. Cochrane Database Syst Rev. 2005;(2): CD00224.
- Johnson JH, Figueroa R, Garry D. Immediate maternal and neonatal effects of forceps and vacuum-assisted deliveries. Obstet Gynecol. Mar 2004;103(3):513-8. [Medline].
- Kozak LJ, Weeks JD. U.S. trends in obstetric procedures, 1990-2000. Birth. Sep 2002;29(3):157-61. [Medline].
- Liabsuetrakul T, Choobun T, Peeyananjarassri K, Islam M. Antibiotic prophylaxis for operative vaginal delivery. Cochrane Database Syst Rev. 2004;CD004455. [Medline].
- Lim FT, Holm JP, Schuitemaker NW, Jansen FH, Hermans J. Stepwise compared with rapid application of vacuum in ventouse extraction procedures. Br J Obstet Gynaecol. Jan 1997;104(1):33-6. [Medline].
- MacLennan AH, Taylor AW, Wilson DH, Wilson D. The prevalence of pelvic floor disorders and their relationship to gender, age, parity and mode of delivery. BJOG. Dec 2000;107(12):1460-70. [Medline].
- Macleod C, O'Neill C. Vacuum assisted delivery--the need for caution. Ir Med J. May 2003;96(5):147-8. [Medline].
- Menticoglou SM, Manning F, Harman C. Perinatal outcome in relation to second-stage duration. Am J Obstet Gynecol. Sep 1995;173(3 Pt 1):906-12. [Medline].
- Mola GD, Amoa AB, Edilyong J. Factors associated with success or failure in trials of vacuum extraction. Aust N Z J Obstet Gynaecol. Feb 2002;42(1):35-9. [Medline].
- Murphy DJ, Liebling RE, Patel R, Verity L, Swingler R. Cohort study of operative delivery in the second stage of labour and standard of obstetric care. BJOG. Jun 2003;110(6):610-5. [Medline].
- Murphy DJ, Liebling RE, Verity L, Swingler R, Patel R. Early maternal and neonatal morbidity associated with operative delivery in second stage of labour: a cohort study. Lancet. Oct 13 2001;358(9289):1203-7. [Medline].
- Ng PC, Siu YK, Lewindon PJ. Subaponeurotic haemorrhage in the 1990s: a 3-year surveillance. Acta Paediatr. Sep 1995;84(9):1065-9. [Medline].
- Ngan HY, Miu P, Ko L, Ma HK. Long-term neurological sequelae following vacuum extractor delivery. Aust N Z J Obstet Gynaecol. May 1990;30(2):111-4. [Medline].
- Nilsen ST. Boys born by forceps and vacuum extraction examined at 18 years of age. Acta Obstet Gynecol Scand. 1984;63:548-54.
- O'Grady JP. Instrumental delivery: A critique of current practice. In Nichols D, ed. Gynecologic, Obstetric, and Related Surgery. Mosby;2000:1081-1105.
- Parnell C, Langhoff-Roos J, Møller H. Conduct of labor and rupture of the sphincter ani. Acta Obstet Gynecol Scand. Mar 2001;80(3):256-61. [Medline].
- Peleg D, Kennedy CM, Merrill D. Risk of repetition of a severe perineal laceration. Obstet Gynecol. Jun 1999;93(6):1021-4. [Medline].
- Roberts CL, Algert CS, Carnegie M, Peat B. Operative delivery during labour: trends and predictive factors. Paediatr Perinat Epidemiol. Apr 2002;16(2):115-23. [Medline].
- Simonson C, Barlow P, Dehennin N, Sphel M, Toppet V, Murillo D. Neonatal complications of vacuum-assisted delivery. Obstet Gynecol. Mar 2007;109(3):626-33. [Medline].
- Sjostedt JE. The vacuum extractor and forceps in obstetrics. A clinical study. Acta Obstet Gynecol Scand. 1967;46 Suppl 10:Suppl 10:1-208. [Medline].
- Tavani F, Zimmerman RA, Clancy RR, Licht DJ, Mahle WT. Incidental intracranial hemorrhage after uncomplicated birth: MRI before and after neonatal heart surgery. Neuroradiology. Apr 2003;45(4):253-8. [Medline].
- Thompson JF, Roberts CL, Currie M, Ellwood DA. Prevalence and persistence of health problems after childbirth: associations with parity and method of birth. Birth. Jun 2002;29(2):83-94. [Medline].
- Towner D, Castro MA, Eby-Wilkens E. Effect of mode of delivery in nulliparous women on neonatal intracranial injury. N Engl J Med. Dec 2 1999;341(23):1709-14. [Medline].
- Vacca A. Vacuum-assisted delivery. Best Pract Res Clin Obstet Gynaecol. Feb 2002;16(1):17-30. [Medline].
- Viktrup L. The risk of lower urinary tract symptoms five years after the first delivery. Neurourol Urodyn. 2002;21(1):2-29. [Medline].
- Vintzileos AM, Nochimson DJ, Antsaklis A, Varvarigos I, Guzman ER, Knuppel RA. Effect of vacuum extraction on umbilical cord blood acid-base measurements. J Matern Fetal Med. Jan-Feb 1996;5(1):11-7. [Medline].
- Viswanathan M, Hartmann K, Palmieri R, et al. The use of episiotomy in obstetrical care: A systematic review. AHRQ Evidence Report/Technology Assessment. May 2005;No. 112.
- Weerasekera DS, Premaratne S. A randomised prospective trial of the obstetric forceps versus vacuum extraction using defined criteria. J Obstet Gynaecol. Jul 2002;22(4):344-5. [Medline].
- Wen SW, Liu S, Kramer MS, et al. Comparison of maternal and infant outcomes between vacuum extraction and forceps deliveries. Am J Epidemiol. Jan 15 2001;153(2):103-7. [Medline].
- Whitby EH, Griffiths PD, Rutter S, Smith MF, Sprigg A, Ohadike P. Frequency and natural history of subdural haemorrhages in babies and relation to obstetric factors. Lancet. Mar 13 2004;363(9412):846-51. [Medline].
- Wong GY, Mok YM, Wong SF. Transabdominal ultrasound assessment of the fetal head and the accuracy of vacuum cup application. Int J Gynaecol Obstet. Aug 2007;98(2):120-3. [Medline].
- O'Grady JP, Gimovsky ML, McIlhargie CJ. Vacuum extraction in modern obstetric practice. New York: The Parthenon Publishing Group; 1995.











Tidak ada komentar:
Posting Komentar