dr.Bambang Widjanarko, SpOG
FISIOLOGI

Perimenopause ( klimakterium ) berawal beberapa bulan atau tahun sebelum seorang wanita berhenti haid.
Usia rerata menopause adalah 51 tahun pada saat pasokan oosit berhenti.
Bayi wanita memiliki sekitar 500.000 oosit dalam kedua ovariumnya, 1/3 diantaranya hilang sebelum pubertas dan sebagian besar sisanya hilang pada masa reproduksi. Pada tiap siklus menstruasi, 20 – 30 folikel primordial dalam proses perkembangan dan sebagian besar diantaranya mengalami atresia. Selama masa reproduksi sekitar 400 oosit mengalami proses pematangan dan sebagian besar hilang spontan akibat bertambahnya usia.
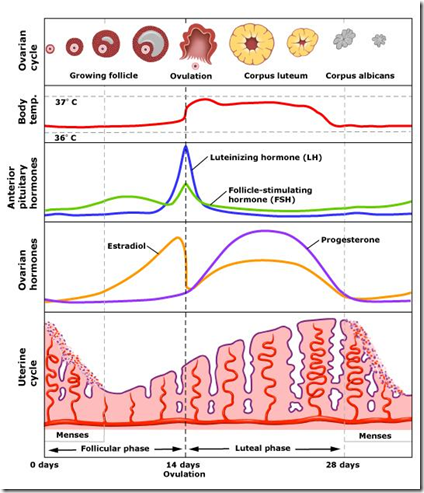
Pada masa premenopause, estradiol yang biasanya dihasilkan oleh sel granulosa folikel menjadi berkurang. Proporsi siklus menstrual anovulatoar meningkat dan produksi progesteron juga menurun.
Akibat tidak adanya mekanisme umpan balik negatif estrogen maka produksi FSH dan LH akan meningkat, namun produksi hormon hipofisis lain tidak terganggu.
Kadar FSH serum > 30 i.u / L dapat digunakan untuk menegakkan diagnosa menopause
Androstenedione sirkulasi terutama berasal dari adrenal yang di konversi oleh lemak sel menjadi estron ( jenis estrogen yang lebih lemah dari estradiol ). Setelah menopause, jenis estrogen inilah yang banyak berada dalam sirkulasi dibandingkan estrogen yang berasal dari ovarium.
GEJALA dan TANDA

PERDARAHAN PERVAGINAM
Perdarahan pervaginam yang tidak teratur sebelum menopause sering merupakan akibat dari siklus haid yang anovulatoar dan keadaan ini harus dinilai lebih lanjut untuk menyingkirkan kemungkinan karsinoma endometrium.
Diagnosa menopause sendiri ditegakkan bila tidak terjadi haid dalam waktu 1 tahun secara berturut turut. 10% perdarahan pasca menopause disebabkan oleh keganasan ginekologi.
HOT FLUSHES
Perasaan subjektif yang tidak enak berupa rasa panas di bagian atas tubuh yang berlangsung sekitar 3 menit. 50 – 85% wanita menopause menunjukkan adanya keluhan vasomotorik ini, namun hanya sekitar 10 – 20% yang mencari pertolongan medis untuk mengatasi keluhan ini.
Keluhan
‘hot flushes’ sering disertai keluhan lain berupa rasa mual, palpitasi , banyak berkeringat dan keluhan ini umumnya berlangsung pada malam hari.
Keluhan ini diduga berasal dari hipotalamus dan terkait dengan pelepasan LH. Diduga bahwa penurunan estrogen akan mengenai sistem alfa-adrenergik sentral yang selanjutnya berakibat pada pusat thermoregulasi dan neuron pelepas LH.
Sekitar 20% wanita mengeluhkan serangan ‘hot flushes’ meskipun masih memperoleh haid secara teratur. Keluhan ‘hot flushes’ mereda setelah tubuh menyesuaikan diri dengan kadar estrogen yang rendah, namun sekitar 25% penderita masih mengeluhkan hal ini sampai lebih dari 5 tahun. Pemberian estrogen eksogen dalam bentuk terapi pengganti hormon efektif dalam meredakan keluhan ‘hot flushes’ pada 90% kasus.
ATROFI UROGENITAL
Sistem genital, urethra dan trigonum vesikalis adalah organ yang bersifat ‘estrogen dependen’ dan secara gradual mengalami atrofi setelah menopause. Penipisan vagina menyebabkan dispareunia dan perdarahan, hilangnya glikogen vagina menyebabkan peningkatan pH yang merupakjan predisposisi infeksi lokal. Inkontinensia urine dapat disebabkan oleh atrofi trigonum vesikalis. Tidak seperti ‘hot flushes’, keluhan atrofi muncul bertahun tahun setelah menopause dan tidak akan membaik secara spontan dengan pemberian estrogen sistemik.
KELUHAN LAIN-LAIN
Sejumlah penelitian memperlihatkan bahwa beberapa keluhan seperti letargi, iritabilitas dapat diatasi dengan memberikan terapi hormonal. Beberapa peneliti, menduga bahwa depresi bukan merupakan akibat penurunan estrogen secara langsung meskipun kenyataannya bahwa pemberian estrogen dapat mengatasi keluhan depresi. Insomnia adalah akibat gejala sering berkeringat dimalan hari , jadi bukan efek langsung dari turunnya kadar estrogen.
EFEK JANGKA PANJANG
Menopause merubah susseptibilitas wanita terhadap penyakit karsinoma mammae – penyakit kardiovaskular dan osteroporosis
KARSINOMA PAYUDARA
 Meskipun resiko karsinoma payudara meningkat dengan bertambahnya usia, peningkatan resiko menurun setelah menopause.
Meskipun resiko karsinoma payudara meningkat dengan bertambahnya usia, peningkatan resiko menurun setelah menopause.
Resiko karsinoma payudara menurun pada menopause prematur dan meningkat bila menopause berlangsung terlambat ( resiko karsinoma payudara pada wanita yang mengalami menopause pada usia > 50 tahun dua kali lipat dibanding dengan yang terjadi pada usia 40 tahun )
PENYAKIT KARDIOVASKULAR
 Resiko wanita premenopause mengalami penyakit koroner kurang dari 1/5 resiko pada pria dengan usia yang sama. Perbedaan resiko atas dasar gender ini hilang setelah usia 85 tahun. Diduga bahwa estrogen memberikan perlindungan terhadap penyakit vaskular.
Resiko wanita premenopause mengalami penyakit koroner kurang dari 1/5 resiko pada pria dengan usia yang sama. Perbedaan resiko atas dasar gender ini hilang setelah usia 85 tahun. Diduga bahwa estrogen memberikan perlindungan terhadap penyakit vaskular.
Terapi estrogen tunggal pada wanita pasca menopause menurunkan resiko terjadinya penyakit jantung iskemik. Terapi pengganti hormonal pada wanita berupa pil kombinasi pada wanita pasca menopause yang sudah menderita penyakit jantung meningkatkan resiko terjadinya penyakit jantung iskemik.
OSTEOPOROSIS

Terjadi akselerasi resorbsi tulang oleh osteoklas pada masa menopause. Pada sel tulang terdapat reseptor estrogen dan estrogen memicu osteoblas secara langsung. Calcitonin dan prostaglandin bertindak sebagaia faktor intermediate dalam jalinan antara etsrogen dengan metabolisme tulang.
Dalam waktu 4 tahun pertama setelah menopause terjadi ‘annual loss’ masa tulang sebesar 1 – 3 % dan setelah menurun, menjadi sebesar 0.6% pertahun. Keadaan ini seringkali menyebabkan fraktur terutama pada bagian distal radius, corpus vertebrae dan femur bagian atas.
Wanita dengan berat badan kurang memiliki resiko osteoporosis yang besar oleh karena adanya penurunan konversi androgen menjadi estrogen perifer.

DIAGNOSIS
Diagnosa banding :
- Sindroma premenstruasi
- Depresi
- Disfungsi tiroid
- Kehamilan
- Phaeochromocytoma
- Sindroma karsinoid
Gejala vasomotorik dapat disebabkan oleh pemberian antagonis kalsium dan terapi anti depresi jenis trisiklik.
Diagnosa menopause ditegakkan secara klinis dan dibuat secara retrospektif setelah terjadi amenorea selama 6 – 12 bulan secara berturutan. Bila meragukan dapat dilakukan pemeriksaan FSH ( diagnosa menopause ditegakkan bila FSH > 30 u.i / L ). Pada masa perimenopause, kadar FSH biasanya normal dan meningkat pada pertengahan siklus.
TERAPI HORMONAL
Suplemen estrogen adalah dasar dari terapi hormonal pengganti meski harus diingat bahwa progesteron juga berperan dalam menghilangkan gejala vasomotorik. Pemberian estrogen dapat secara sistemik dalam bentuk oral tiap hari , ‘patches transdermal’ 1 – 2 kali seminggu atau implan subkutan setiap 6 – 8 bulan. Terdapat berbagai cara pemberian lain berupa ‘nasal spray’ , krim kulit atau cincin vagina.
Apapun cara pemberiannya, harus diingat bahwa progestogen harus disertakan untuk memperkecil resiko karsinoma endometrium akibat pemberian estrogen saja.
PEMBERIAN PERORAL
Pemberian peroral lebih menguntungkan dibandingkan pemberian parenteral terhadap ‘profil lipid’ dimana terjadi peningkatan kadar HDL dan penurunan LDL, namun lebih menimbulkan resiko trombosis.
 Preparat yang diberikan dapat berupa pil estrogen atau kombinasi estrogen dan progesteron secara terus menerus selama 2 tahun pasca menopause.
Preparat yang diberikan dapat berupa pil estrogen atau kombinasi estrogen dan progesteron secara terus menerus selama 2 tahun pasca menopause.
Sebagai alternatif dari preparat kombinasi estrogen-progesteron adalah TIBOLONE dan RALOXIFENE. Tibolon adalah steroid sintetik dengan sifat estrogen yang lemah.
Raloxifene adalah SERM – Synthetic Selective Estrogen Receptor Modulator yang memiliki efek estrogenik pada tulang dan metabolisme lemak, namun dengan efek minimal pada uterus dan payudara sehingga tidak efektif dalam mengatasi keluhan menopause. Obat ini bermanfaat dalam mencegah osteoporosis dan tidak menyebabkan perdarahan vagina.
PEMBERIAN TRANSKUTAN

‘Patch Transdermal’ dapat berisi estrogen atau kombinasi estrogen – progesteron siklis atau kontiyu. Kadang kadang dapat menimbulkan reaksi kulit lokal berupa hiperemia atau vesikel.
Pemberian dengan cara ini dapat menghindarkan efek samping gastro intestinal dan memperkecil efek produksi lipoprotein dan faktor koagulasi oleh hepar.
IMPLAN SUBKUTAN
Estradiol dapat diberikan sebagai implan subkutan di daerah abdomen bagian bawah setiap 5 – 6 bulan
SEDIAAN PERVAGINAM
- Tablet estradiol
- Pesarium yang berisi estradiol dosis rendah
- Pesarium yang mengandung estriol
- Krim vagina
Sediaan ini bermanfaat untuk kasus vaginitis atropik.
RESIKO dan EFEK SAMPING TERAPI HORMON
- Mual
- Payudara tegang
- Perdarahan uterus
- Karsinoma endometrium
- Karsinoma payudara
- Penyakit tromboemboli vena
KONTRAINDIKASI
- Kehamilan
- Penyakit tromboemboli
- Riwayat trombosis vena berulang
- Penyakit hepar
- Perdarahan vagina yang tidak jelas sebabnya
- Hipertensi
- Pasien dengan fator resiko kardiovaskular
DURASI PEMBERIAN
Bila terapi hormonal diberikan untuk mengatasi keluhan vasomotorik maka obat diberikan selama 2 – 3 tahun
TERAPI NON-HORMONAL
OBAT
Untuk mengatasi keluhan vasomotor dapat diberikan clonidine yang dapat bekerja secara langsung pada hipotalamus
Keluhan palpitasi dan takikardia dapat diatasi dengan beta blockers
Keluhan non-vasomotorik dapat diatasi dengan sedatif, hipnotik atau antidepresan
Untuk mencegah osteoporosis dapat diberikan calcitonin dan vitamin D
PSIKOLOGIS
Sebagian wanita menopause hanya memerlukan dukungan keluarga. Beberapa stres yang dapat terjadi umumnya diakibatkan oleh kesepian karena anak anak sudah pergi meninggalkan rumah dalam kehidupan rumah tangga mereka masing masing.
dr.Bambang Widjanarko, SpOG
e mail :
widjanarkobambang01@gmail.com